「インスリン」とは?働きやインスリン注射・ダイエットについても医師が徹底解説!

インスリンとは?メディカルドック監修医がインスリン抵抗性・働き・インスリン注射やインスリンポンプの目的・インスリンの働きを助ける食べ物などを解説します。

監修医師:
村上 友太(東京予防クリニック)
2011年福島県立医科大学医学部卒業。2013年福島県立医科大学脳神経外科学入局。星総合病院脳卒中センター長、福島県立医科大学脳神経外科学講座助教、青森新都市病院脳神経外科医長を歴任。2022年より東京予防クリニック院長として内科疾患や脳神経疾患、予防医療を中心に診療している。
脳神経外科専門医、脳卒中専門医、抗加齢医学専門医、健康経営エキスパートアドバイザー。
目次 -INDEX-
「インスリン」とは?
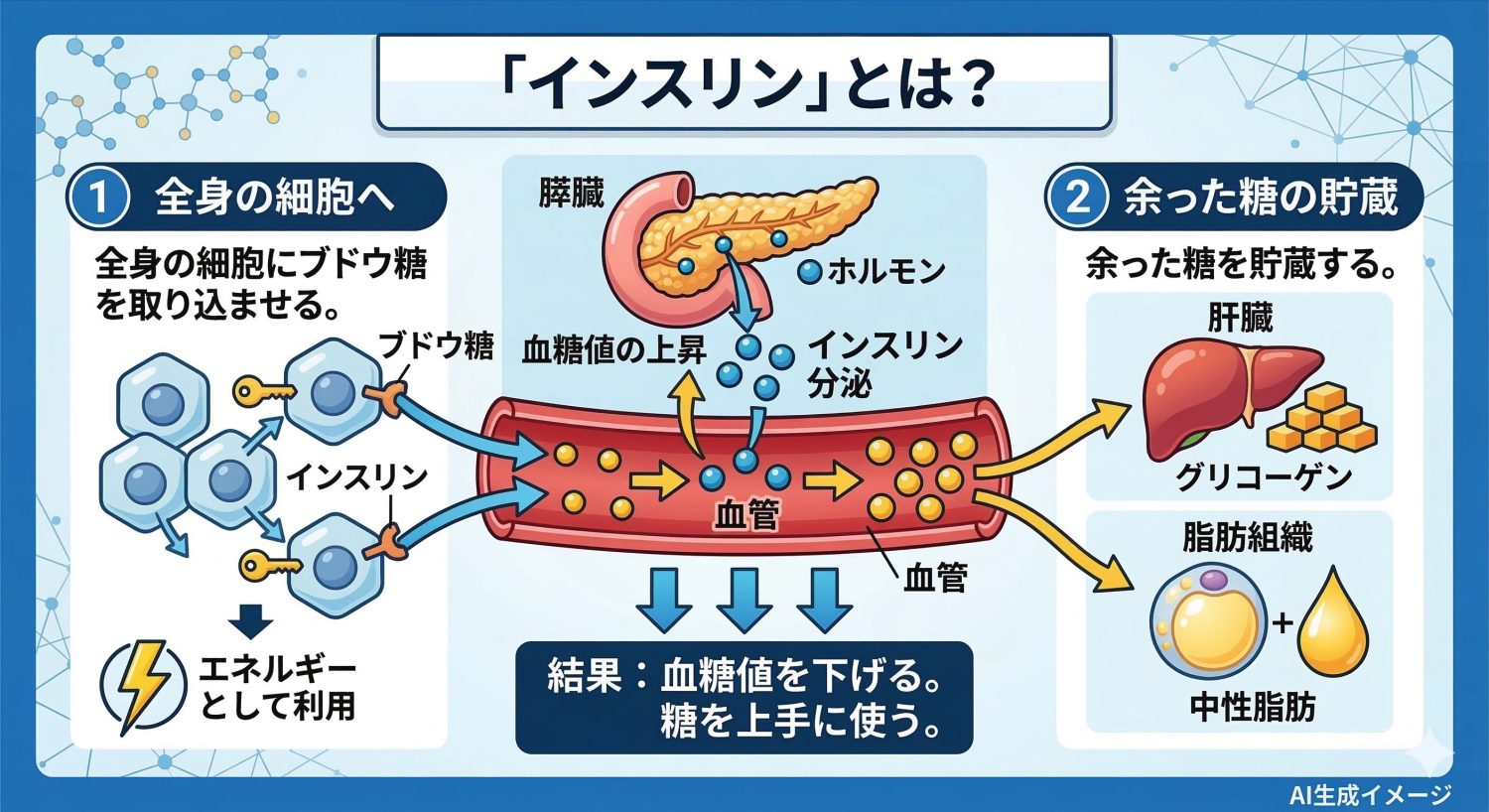
インスリンとは、人の膵臓(すいぞう)から分泌される、血糖の調整に中心的な役割を持つホルモンの一種です。血液中のブドウ糖(血糖)の濃度が上がると、膵臓のβ(ベータ)細胞からインスリンが放出されます。
インスリンは、全身の細胞にブドウ糖を取り込ませてエネルギーとして使えるようにする働きがあります。 また、使いきれずに余ったブドウ糖は、肝臓でグリコーゲン(貯蔵用の糖)としてためられたり、体の状態によっては中性脂肪として脂肪組織に蓄えられたりします。 このようにインスリンは、血糖値を下げる方向に働き、体の中で糖を上手に使うために大切なホルモンです。
インスリンはどこから分泌されるの?
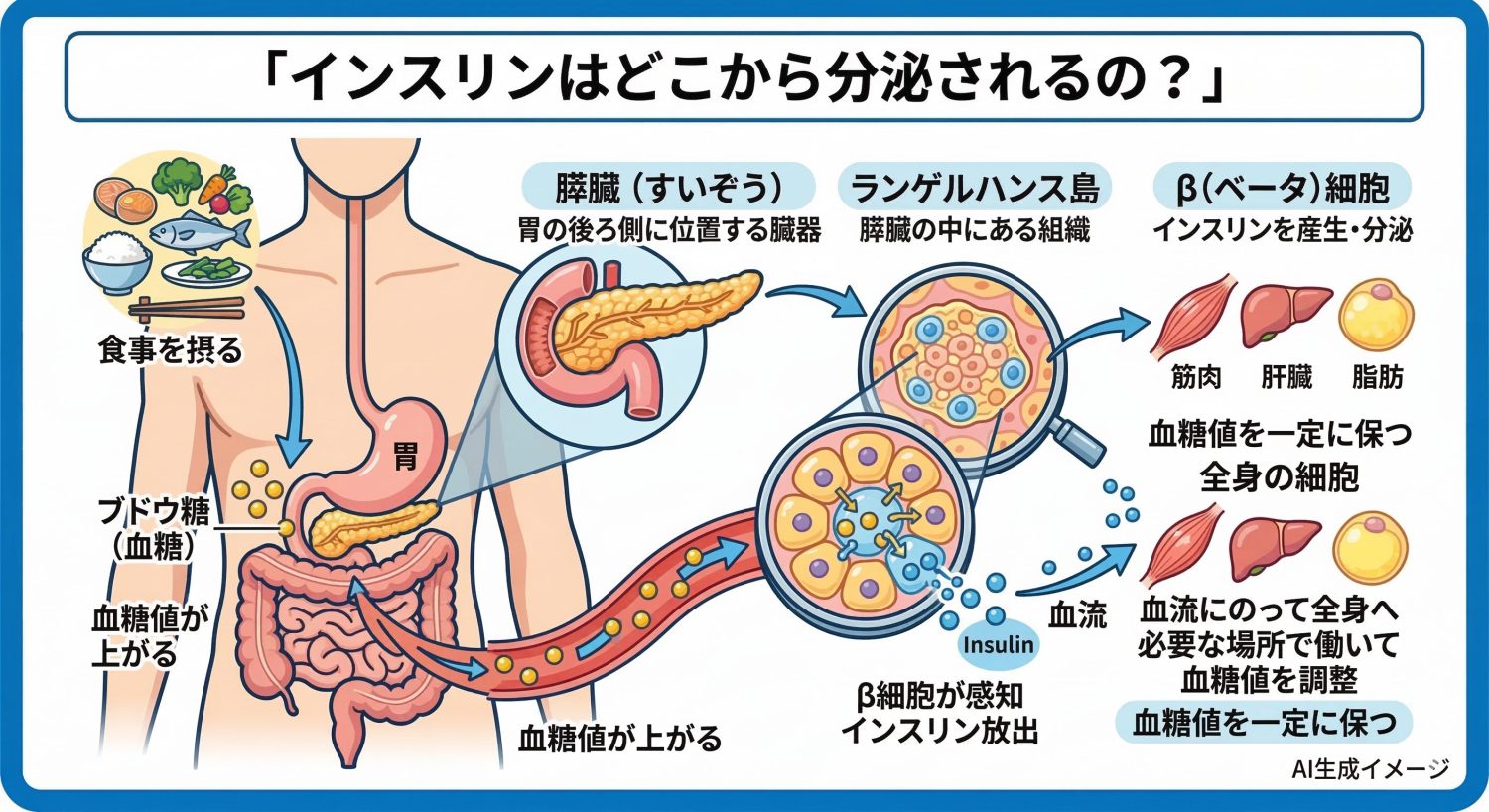
インスリンは膵臓の中にある「ランゲルハンス島」と呼ばれる組織のβ細胞から分泌されます。膵臓は胃の後ろ側あたりに位置する臓器で、インスリンを作る大切な役割を担っています。 私たちが食事をして血糖値が上がると、膵臓のβ細胞がそれを感知してインスリンを血液中に放出して、血糖値を一定の範囲に保とうとします。インスリンは血流にのって全身を巡り、必要な場所で働いて血糖値を調整します。
「インスリン抵抗性」とは?
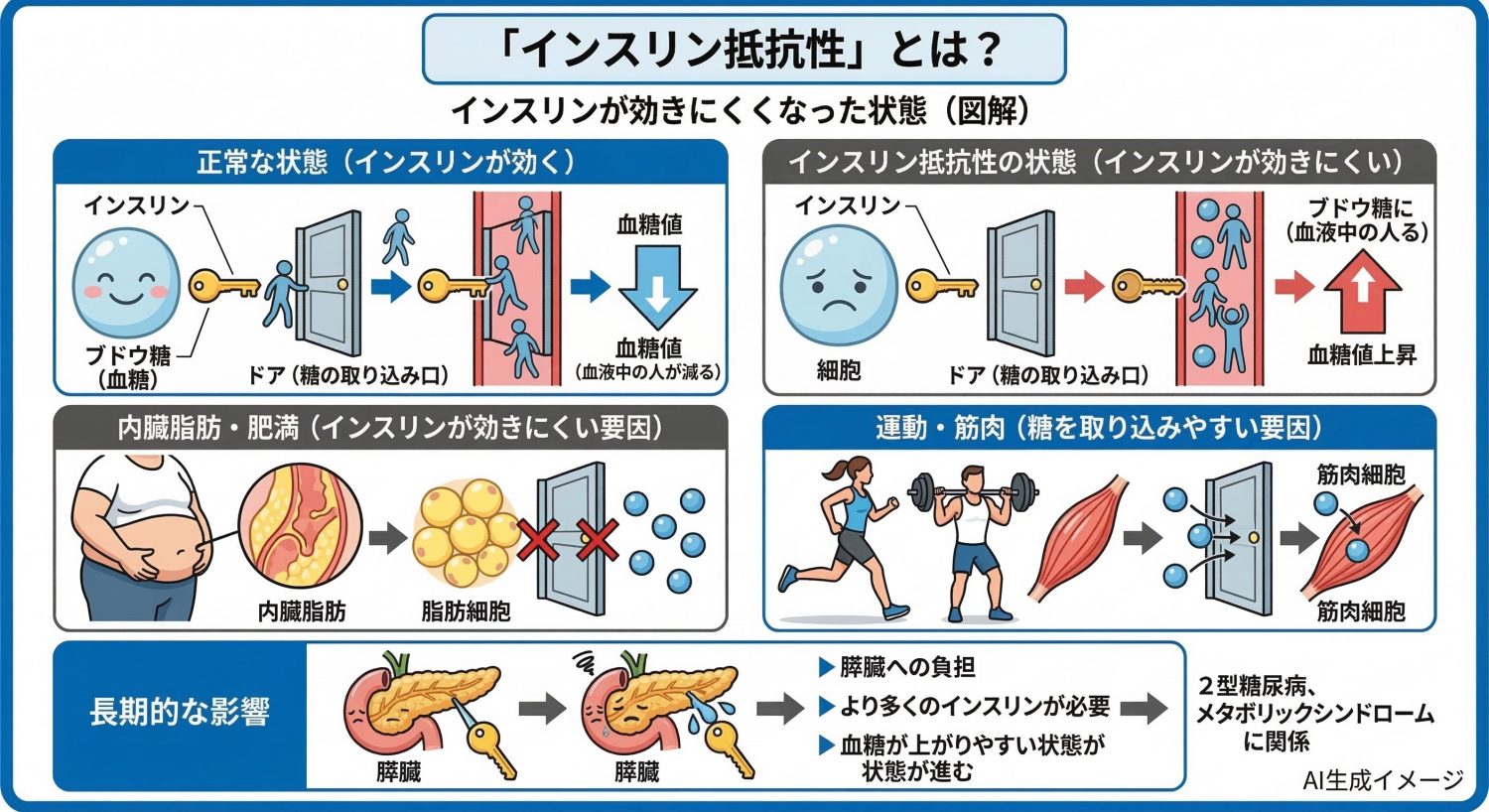
インスリン抵抗性とは、簡単に言えば「インスリンが効きにくくなった状態」のことです。インスリンが出ていても、体の細胞がうまく反応できないと、同じ量のインスリンでは血糖を十分に下げにくくなります。 たとえば内臓脂肪が多い肥満の状態では、インスリンが効きにくくなることがあり、血糖値が上がりやすくなります。一方で、体を動かす習慣があり筋肉量が保たれている人は、同じ条件なら糖を取り込みやすい傾向があるため、結果として血糖が上がりにくい場合があります。
インスリン抵抗性は、2型糖尿病やメタボリックシンドロームに関係する重要な要素の一つです。インスリン抵抗性があると、体は血糖を下げるためにより多くのインスリンを必要としやすくなります。この状態が長く続くと、膵臓に負担がかかり、血糖が上がりやすい状態が進むことがあります。
インスリンの働き
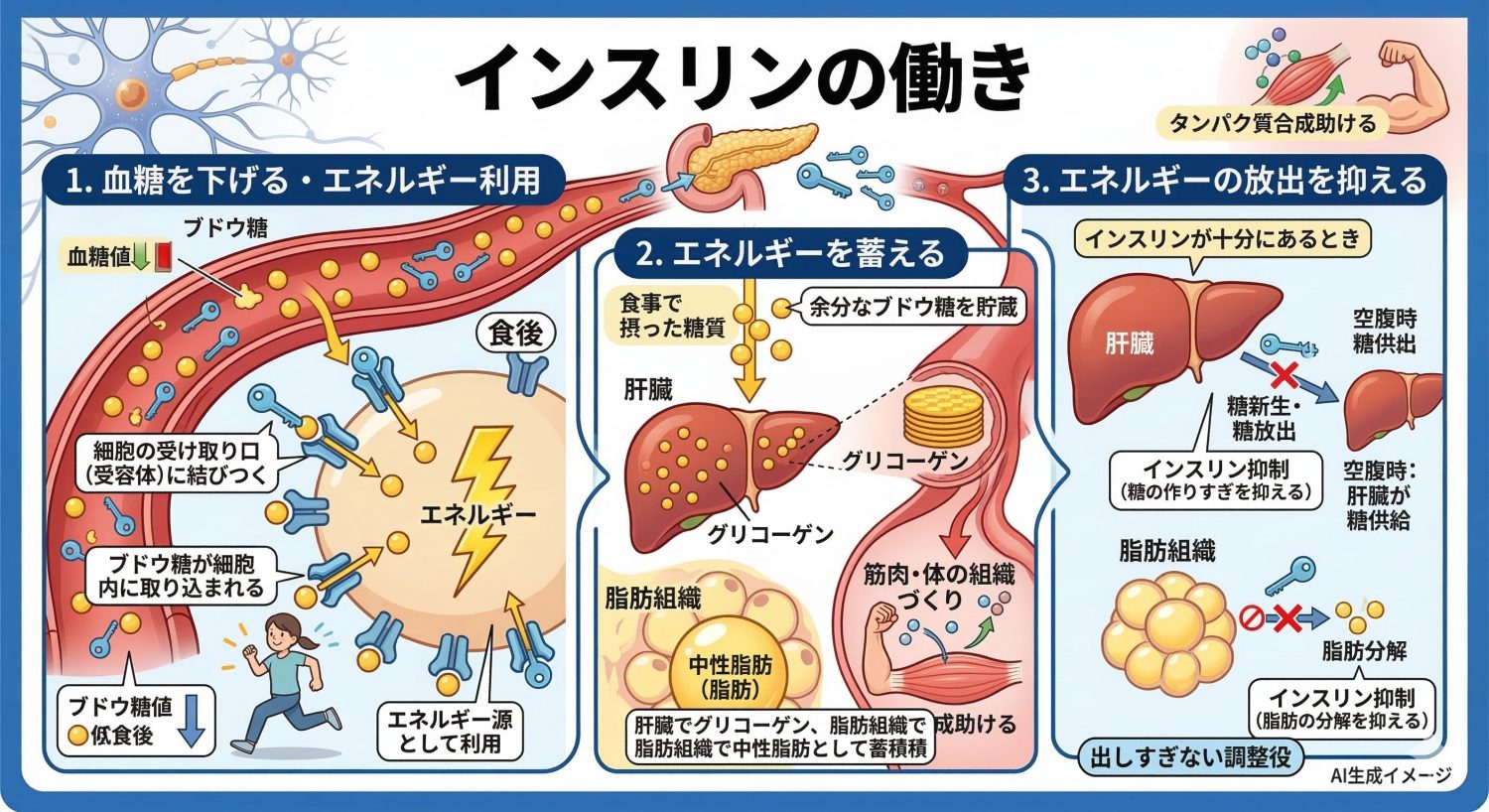
インスリンは体内で主に次のような働きをしています。
血糖を下げる(エネルギーを利用する)作用
インスリンは、血糖を下げる方向に働く中心的なホルモンです。インスリンが細胞の受け取り口(受容体)に結びつくと、ブドウ糖が細胞内に取り込まれ、エネルギー源として利用されます。この作用により、食後に上がった血糖値は下がりやすくなります。
エネルギーを蓄える作用
インスリンは、余分なブドウ糖をグリコーゲンや脂肪として蓄える方向にも働きます。食事で摂った糖質は、まず肝臓でグリコーゲンとして貯蔵され、余剰のエネルギーが続くと中性脂肪として蓄えられやすくなります。 またインスリンは、筋肉などのタンパク質の合成を助ける働きもあり、体の組織づくりに関わるホルモンとしての側面もあります。
エネルギーの放出を抑える作用
インスリンには、肝臓での糖の作りすぎ(糖新生)を抑えたり、蓄えた脂肪の分解を抑えたりする働きもあります。 通常、空腹時には肝臓が糖を供給して血糖を保ちますが、インスリンが十分にあるときは、肝臓から糖が出すぎないように調整されます。つまりインスリンは、エネルギーを使う・貯めるだけでなく、出しすぎないように調整する役割もあります。
インスリン注射はどのような目的で行う?
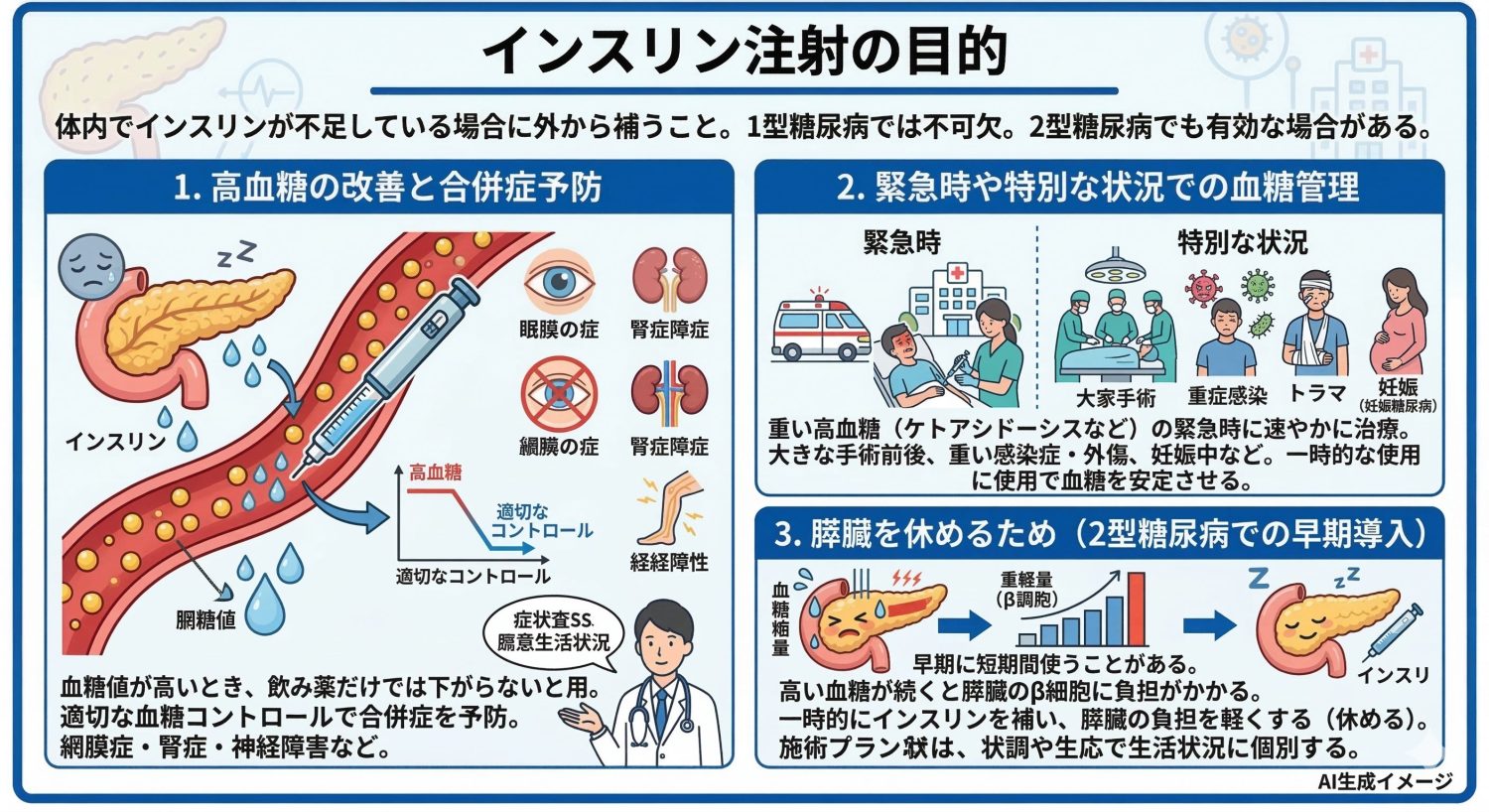
インスリン注射(インスリン療法)は、体内でインスリンが不足している場合に、外から補うことを目的に行います。特に1型糖尿病のように膵臓からインスリンがほとんど出なくなってしまった方では、生きていくためにインスリンを補うことが不可欠です。 また2型糖尿病でも、状況によってはインスリン療法が有効な場合があります。
高血糖の改善と合併症予防のため
血糖値がかなり高い状態が続いている場合や、飲み薬だけでは血糖が十分に下がらない場合に、インスリン注射で血糖コントロールを行うことがあります。 適切な血糖コントロールを続けることは、糖尿病の合併症(網膜症・腎症・神経障害など)の予防につながる可能性があります。インスリン療法を開始するかどうかは、血糖値やHbA1c、症状、体重変化、生活状況などを総合して医師が判断します。
緊急時や特別な状況での血糖管理
糖尿病の方が糖尿病ケトアシドーシスなどの重い高血糖状態に陥った場合、速やかにインスリンで血糖を下げる治療が必要になります。 また、大きな手術の前後、重い感染症や外傷があるとき、妊娠中(妊娠糖尿病を含む)など、血糖コントロールをより丁寧に行う必要がある状況でも、インスリンが用いられることがあります。こうした場面では、一時的にインスリンを使って血糖を安定させ、体への負担を減らすことが目的です。
膵臓を休めるため(2型糖尿病での早期導入)
インスリン注射は最後の手段と思われがちですが、2型糖尿病でも、あえて早い段階で短期間使うことがあります。 血糖が高い状態が続くと、膵臓のβ細胞はインスリンを出そうとして負担がかかりやすくなります。そこで一時的にインスリンを外から補い、血糖を整えることで、膵臓の負担を軽くすることを目指す場合があります。 ただし、必ず飲み薬に戻せるという意味ではなく、治療方針は病状や生活状況によって個別に決まります。
インスリンポンプはどのような目的で行う?
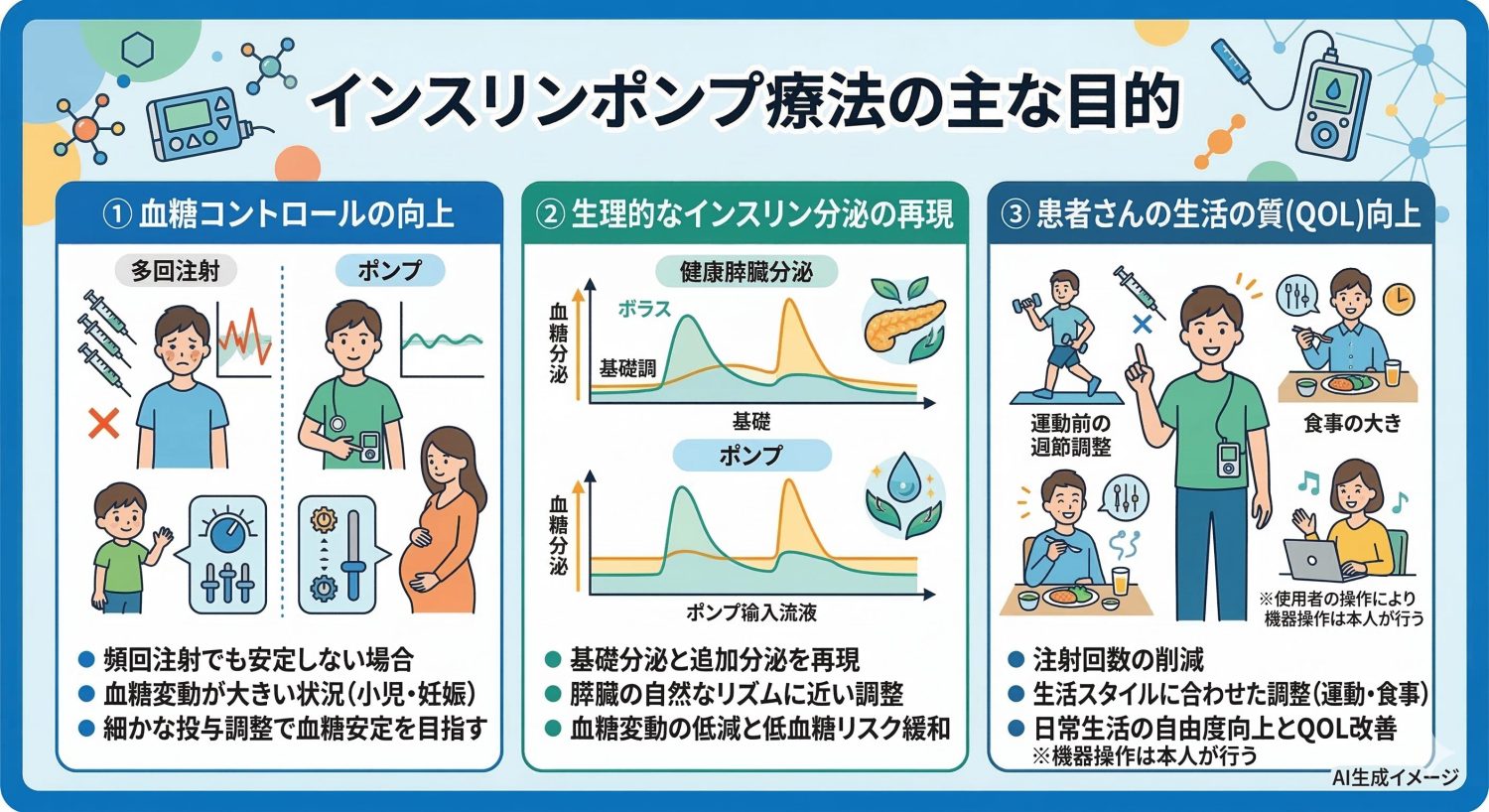
インスリンポンプ療法(持続皮下インスリン注入療法: CSII)とは、小型のポンプで24時間持続的にインスリンを体内に注入する治療法です。これにより、インスリンの基礎分泌(食事をしていないときに必要な少量)と、食事時に必要な追加分泌をできるだけ生理的に近い形で再現し、血糖管理を行います。では、どのような目的・状況でインスリンポンプが使われるのでしょうか。
強化インスリン療法が必要な場合の血糖コントロール向上
1日数回のインスリン注射(頻回注射)でも血糖コントロールが安定しにくい場合や、より細かな調整が必要な場合に、インスリンポンプ療法が検討されます。 小児・思春期の1型糖尿病の方、妊娠中の糖尿病の方など、血糖変動が大きくなりやすい状況では、ポンプが選択肢になることがあります。ポンプを使うことで投与量を細かく調整しやすくなり、血糖の安定を目指します。
生理的なインスリン分泌パターンの再現
インスリンポンプは超速効型インスリンを少しずつ連続注入して基礎分泌を再現し、食事ごとに操作して追加投与もできます。 これにより、健康な人の膵臓の分泌リズムに近い形で調整しやすくなります。機器の種類や設定(血糖センサーとの連携の有無など)によっては、血糖の上下動や低血糖リスクの低減が期待できる場合もあります。 要するに、インスリンポンプの目的は「より自然に近い形でインスリンを補充し、血糖を整えやすくすること」にあります。
患者さんの生活の質(QOL)の向上
インスリンポンプを用いると、注射回数を減らせるだけでなく、運動や食事内容に合わせて投与量を調整しやすくなる場合があります。たとえば運動前に基礎インスリンを減らす、食事量に応じて追加投与量を細かく設定するといった工夫が可能です。 その結果、低血糖を予防しながら日常生活の自由度を保ちやすくなり、生活の質の向上につながることが期待されます(なお、ポンプ使用には、ご本人による機器の管理・操作が必要です)。
インスリンダイエットとは?
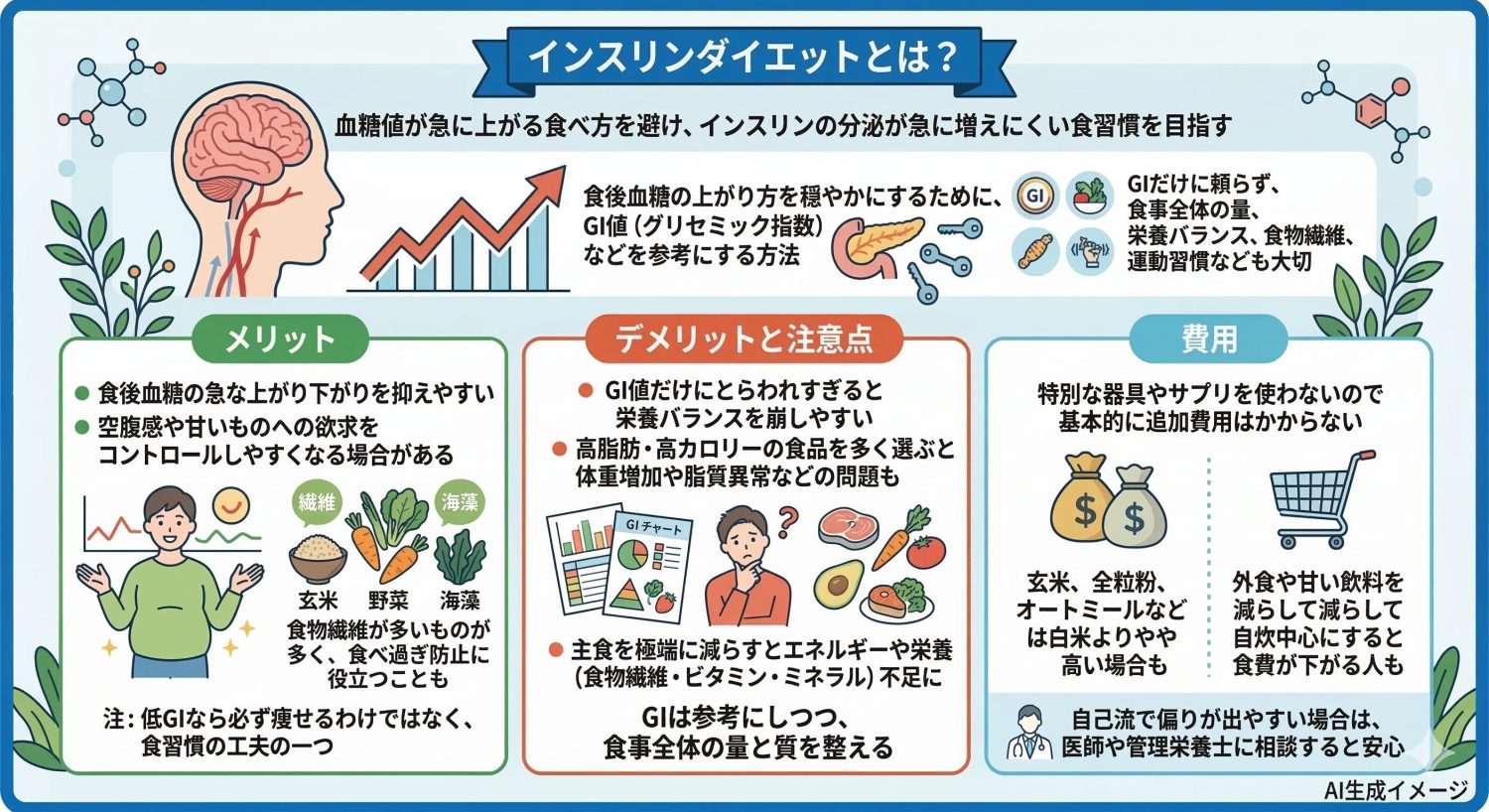
インスリンダイエットとは、「血糖値が急に上がる食べ方を避け、結果としてインスリンの分泌が急に増えにくい食習慣を目指す」という考え方として紹介されることがあります。 食後に血糖が急に上がると、体はそれを下げるためにインスリンを多く出します。そこで、血糖の上がり方を穏やかにするために、GI値(グリセミック指数)などを参考にする方法があります。GI値は「食品によって血糖が上がりやすいかどうか」を示す目安の一つです。 ただし、体重管理や健康づくりはGI値だけで決まるわけではありません。食事全体の量、栄養バランス、食物繊維の量、加工食品の多さ、運動習慣などの影響も大きいため、「GIだけに頼らない」ことが大切です。
メリット
低GIを意識した食事のメリットとして、食後血糖の急な上がり下がりを抑えやすい点が挙げられます。血糖の変動が大きいと空腹感が強くなったり、甘いものが欲しくなったりする人もいるため、食事の組み立て方として参考になる場合があります。 また、玄米や雑穀、豆類、野菜、海藻などは食物繊維が多いものが多く、よく噛んで食べやすいことから、食べ過ぎ防止に役立つこともあります。 ただし「低GIなら必ず痩せる」という意味ではなく、あくまで食習慣の工夫の一つとして捉えるのが現実的です。
デメリット
注意点は、GI値だけにとらわれすぎると栄養バランスを崩しやすいことです。低GIという理由だけで高脂肪・高カロリーの食品を多く選ぶと、体重増加や脂質異常など別の問題につながることがあります。 また、主食を極端に減らすと、必要なエネルギーや栄養(食物繊維やビタミン・ミネラル)まで不足しやすくなります。 大切なのは、GIは参考にしつつ、食事全体の量と質(野菜・たんぱく質・良質な脂・食物繊維など)を整えることです。
費用
インスリンダイエット自体は特別な器具やサプリを使うものではなく、食事の組み立て方を工夫する方法なので基本的に追加費用はかかりません。 玄米、全粒粉製品、オートミール、ナッツ類などは白米や精製小麦の製品よりやや高い場合もありますが、無理なく続けられる範囲で取り入れるのがよいでしょう。外食や甘い飲料を減らして自炊中心にすると、結果として食費が下がる人もいます。 自己流で偏りが出やすい場合は、医師や管理栄養士に相談すると安心です。
インスリンの働きを助ける食べ物
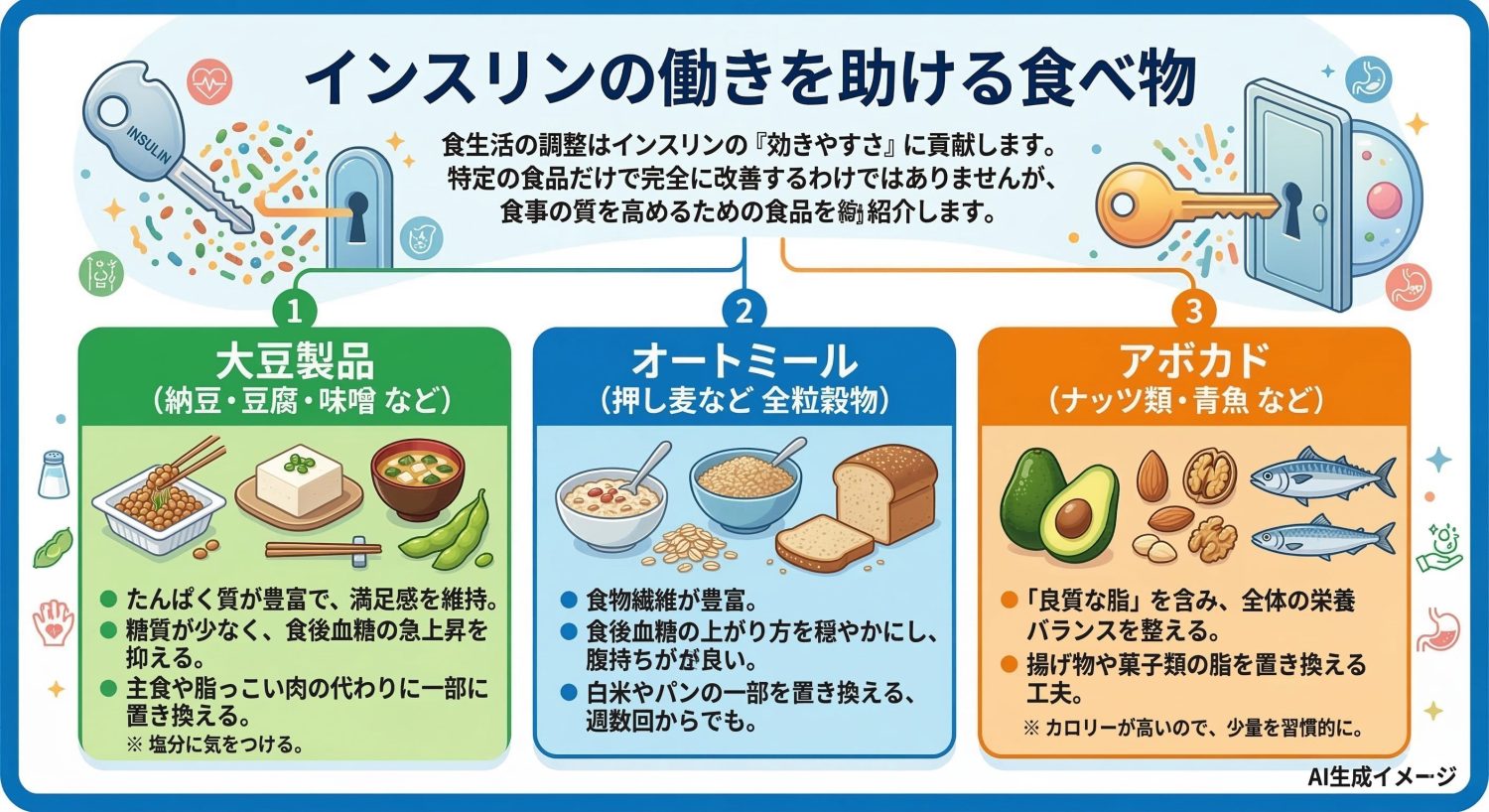
日々の食生活を整えることは、血糖コントロールやインスリンの「効きやすさ」に関係する生活習慣(体重、内臓脂肪、運動習慣など)を支える土台になります。 ただし、特定の食品だけでインスリン抵抗性が「治る」「必ず改善する」と言い切れるわけではありません。ここでは、欠乏を作りにくくする/置き換えで食事の質を上げる/食後血糖を穏やかにしやすいという観点で、取り入れやすい食品を紹介します。
大豆製品(納豆・豆腐・味噌 など)
大豆製品は、たんぱく質を取りやすく、食事の満足感を保ちやすい食品です。主食や脂身の多い肉を大豆製品に一部置き換えると、食事全体のバランスが整いやすくなることがあります。 また、大豆製品は糖質が比較的少ないものもあり、食後血糖の上がり方を穏やかにしやすい食事づくりに役立つ場合があります。納豆、豆腐、味噌汁など、無理のない範囲で日々の食事に取り入れるとよいでしょう。
味噌や加工品は塩分が多いこともあるため、食べ過ぎには注意しましょう。
オートミール(押し麦など全粒穀物)
オートミールなどの全粒穀物は、食物繊維が多いことが特徴です。食物繊維が多い食事は、食後血糖の上がり方を穏やかにしやすく、腹持ちが良く感じる人もいます。 白米や食パンをすべて置き換える必要はありませんが、週に数回、朝食だけなど、続けやすい形で取り入れるのがおすすめです。押し麦、玄米、全粒粉パンなども同様に、食事全体の質を上げる選択肢になります。
アボカド(ナッツ類・青魚 など)
アボカド、ナッツ類、青魚などは、いわゆる「良質な脂」を含む食品として知られています。脂は悪者にされがちですが、質の良い脂を適量取り入れることは、食事全体のバランスを整えるうえで役立つ場合があります。 たとえば揚げ物や菓子類の脂(食べ過ぎになりやすい脂)を、青魚やナッツなどに置き換える工夫は、体重管理や血糖管理の面でも取り入れやすい方法です。 ただしカロリーは高めなので、量は、少量を習慣的に、がコツです。
「インスリン」についてよくある質問
ここまでインスリンについて紹介しました。ここでは「インスリン」についてよくある質問に、メディカルドック監修医がお答えします。
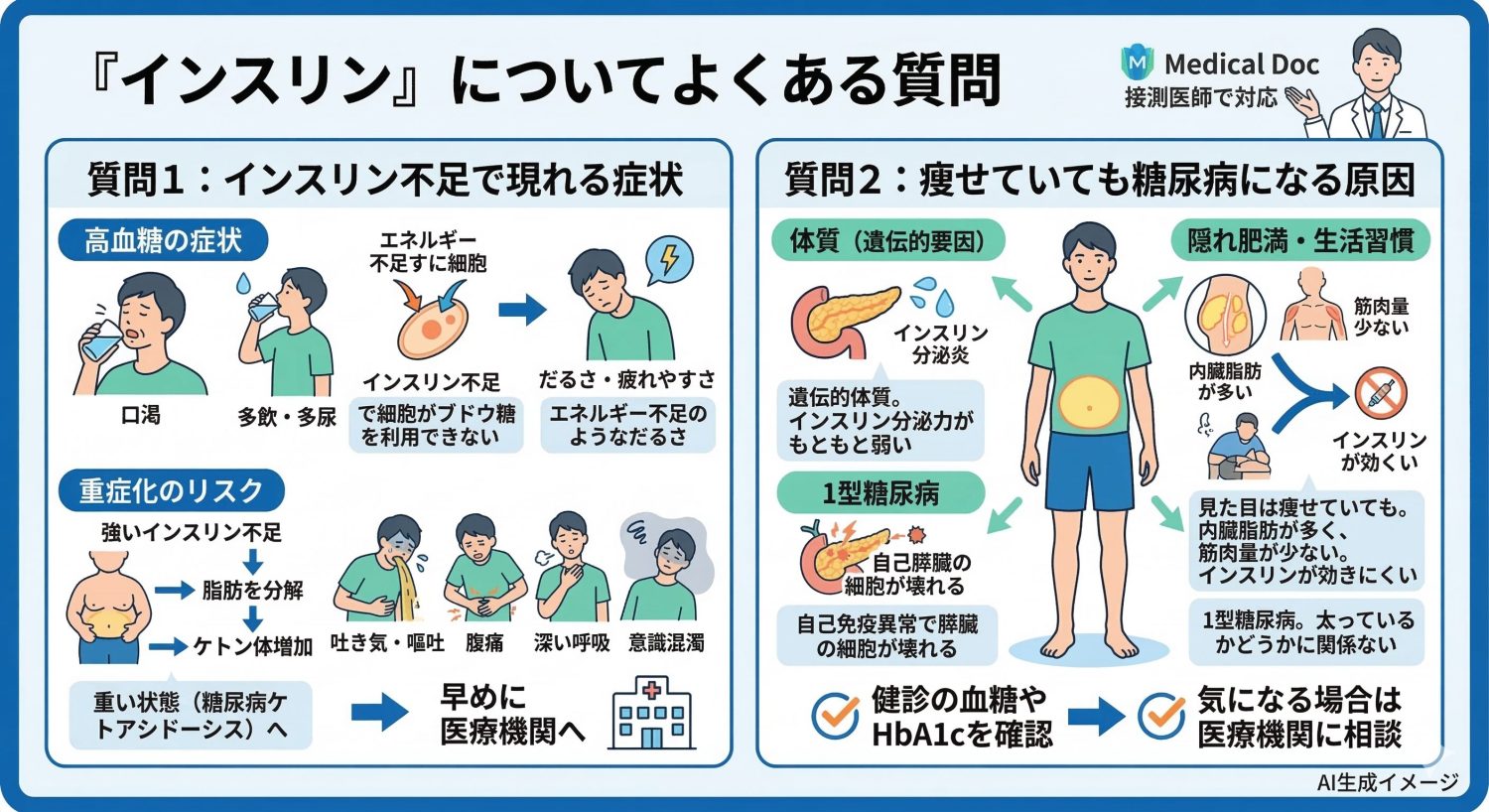
体内でインスリンが不足すると現れる症状について教えてください?
![]() 村上 友太(むらかみ ゆうた)医師
村上 友太(むらかみ ゆうた)医師
インスリンが大きく不足すると、高血糖が続きやすくなり、口渇(のどの渇き)や多飲・多尿、だるさといった症状がみられることがあります。細胞がブドウ糖をうまく利用できず、体がエネルギー不足のような状態になるため、強い疲れやすさを感じる人もいます。
さらに、糖が尿に出ることで水分も失いやすくなり、のどが渇いて水分を多くとり、トイレが近くなる、という流れが起こることがあります。
インスリン不足が強い場合は、体が脂肪を分解してエネルギーにしようとし、ケトン体が増えて、吐き気・嘔吐、腹痛、深い呼吸、意識がぼんやりするなどの重い状態(糖尿病ケトアシドーシス)につながることもあります。こうした症状がある場合は、早めに医療機関を受診してください。
瘦せている人が糖尿病を発症する原因について教えてください。
![]() 村上 友太(むらかみ ゆうた)医師
村上 友太(むらかみ ゆうた)医師
2型糖尿病は肥満の人がなりやすいイメージがありますが、痩せている人でも糖尿病になることがあります。理由の一つは体質(遺伝的な要因)で、もともとインスリンを出す力が弱い人は、体重が標準でも血糖が上がりやすい場合があります。
また、見た目は痩せていても内臓脂肪が多い、筋肉量が少ない、運動習慣が少ないといった場合、インスリンが効きにくくなり、血糖が上がりやすいことがあります。
さらに、1型糖尿病は自己免疫の異常で膵臓のβ細胞が壊れてインスリンが出なくなる病気で、太っているかどうかとは関係なく起こります。
痩せているから大丈夫と決めつけず、健診の血糖やHbA1cを確認し、気になる場合は医療機関に相談しましょう。
まとめ
インスリンは血糖値を調整するうえで中心的な役割を担うホルモンです。膵臓のβ細胞から分泌され、血液中のブドウ糖を全身の細胞へ届けてエネルギーとして利用させることで、血糖を下げる方向に働きます。インスリンが不足したり、効きにくくなる(インスリン抵抗性)と、高血糖が続きやすくなり、糖尿病につながることがあります。糖尿病の治療では、食事・運動療法でインスリンの効きやすさを支えつつ、必要に応じて飲み薬やインスリン療法を組み合わせることが重要です。特に1型糖尿病ではインスリンの補充が不可欠であり、2型糖尿病でも病状によりインスリン療法が役立つ場合があります。インスリン療法には低血糖などの注意点もあるため、医師の説明を受けながら安全に続けましょう。また、健康な方でも「血糖が急に上がりにくい食事」「食物繊維が不足しにくい食事」「良質な脂やたんぱく質を適量取り入れる」といった、食事全体のパターンを整えることは大切です。特定の食品だけに頼らず、続けやすい形で生活習慣を見直していきましょう。
「インスリン」と関連する病気
「インスリン」と関連する病気は10個ほどあります。
各病気の症状・原因・治療方法など詳細はリンクからメディカルドックの解説記事をご覧ください。
心血管・代謝関連
- メタボリックシンドローム
- 脂質異常症
- 非アルコール性脂肪性肝疾患(NAFLD)
婦人科・生殖関連
- 多嚢胞性卵巣症候群(PCOS)
インスリンは血糖だけでなく、脂質代謝やホルモンバランスとも深く関係しています。そのため、糖尿病に限らず、肥満・脂肪肝・心血管疾患・婦人科疾患など、幅広い病気と関連しています。
「インスリン」と関連する症状
「インスリン」と関連している、似ている症状は12個ほどあります。
各症状・原因・治療方法などについての詳細はリンクからメディカルドックの解説記事をご覧ください。
関連する症状
- のどが異常に渇く
- 水をたくさん飲む
- 強い空腹感
- 手足のしびれ
- 視界がぼやける
- 尿の回数が増える
- 体がだるい・疲れやすい
- 急な体重減少
- 低血糖による冷や汗やふるえ
- 動悸(ドキドキする感じ)
- 傷が治りにくい
- 意識がもうろうとする
インスリンの不足や効きにくさは、高血糖や低血糖の症状として現れることがあります。軽い体調不良のように見えることもありますが、症状が続く場合は早めの受診が大切です。
参考文献
- Standards of Care in Diabetes—2025. American Diabetes Association.
- 糖尿病診療ガイドライン2024|日本糖尿病学会 編
- Physiology, Insulin - StatPearls - NCBI Bookshelf
- Physiology, Glucose Transporter Type 4 (GLUT4) - StatPearls - NCBI Bookshelf
- Carbohydrate quality and human health: systematic review and meta-analyses. Lancet. 2019
- いつでも元気 No.134 「低インスリンダイエット」関連記事|全日本民医連
- インスリン | e-ヘルスネット(厚生労働省)
















