「アドレナリン」ってどんなホルモン?効果や過剰分泌されると現れる症状も解説!

アドレナリンとは?メディカルドック監修医がノルアドレナリンとドーパミンとの違い・どこから分泌されるのか・過剰分泌されると現れる症状・アナフィラキシーでアドレナリンを投与する理由などを解説します。

監修医師:
村上 友太(東京予防クリニック)
2011年福島県立医科大学医学部卒業。2013年福島県立医科大学脳神経外科学入局。星総合病院脳卒中センター長、福島県立医科大学脳神経外科学講座助教、青森新都市病院脳神経外科医長を歴任。2022年より東京予防クリニック院長として内科疾患や脳神経疾患、予防医療を中心に診療している。
脳神経外科専門医、脳卒中専門医、抗加齢医学専門医、健康経営エキスパートアドバイザー。
目次 -INDEX-
「アドレナリン」とは?
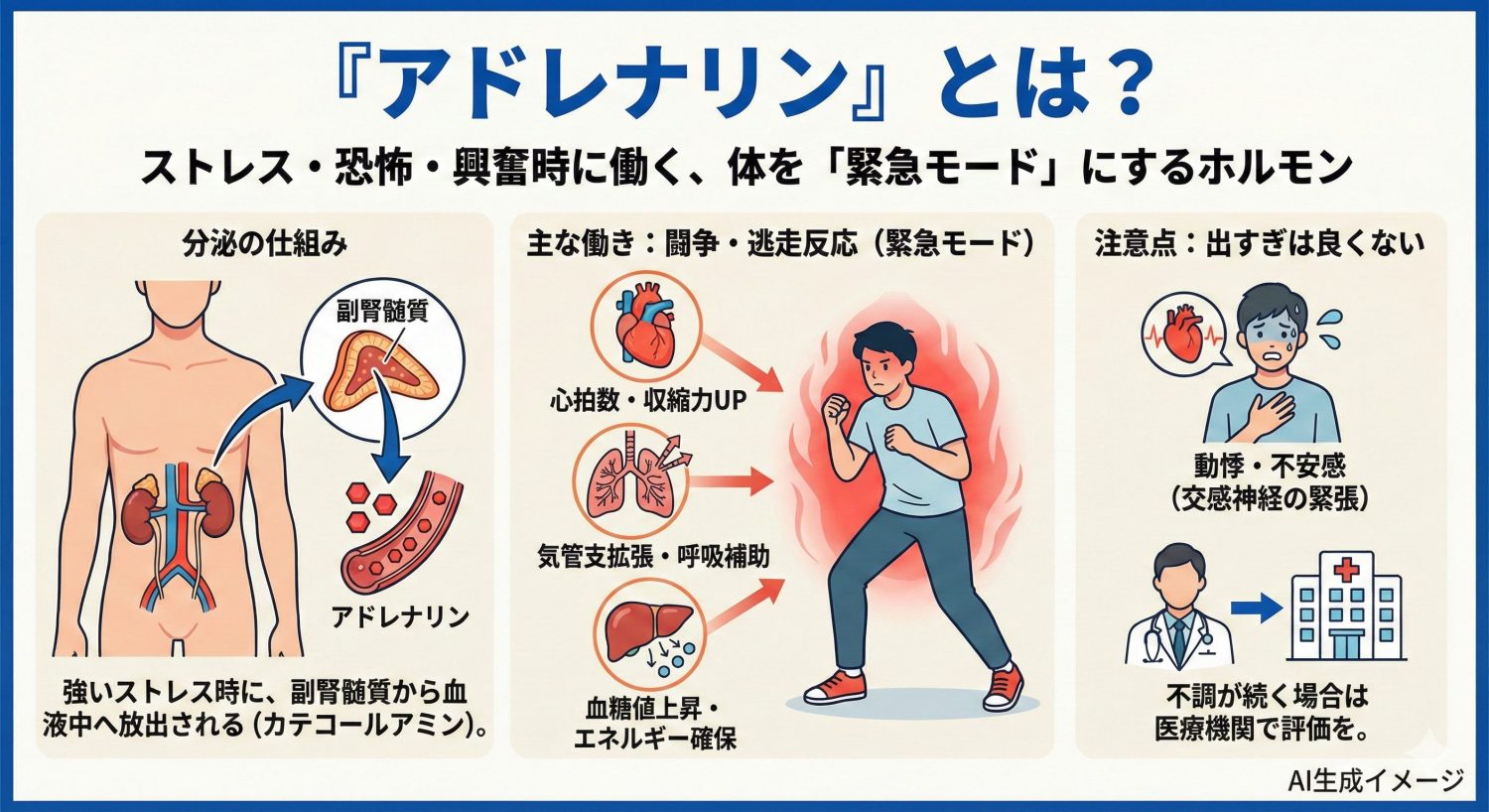
アドレナリン(英:epinephrine)は、私たちの体が強いストレス・恐怖・興奮などにさらされたときに働く代表的なホルモン(カテコールアミン)です。主に、腎臓の上にある副腎のうち、内側の副腎髄質から血液中へ放出されます。
アドレナリンが働くと、いわゆる「闘争・逃走反応(fight-or-flight)」として、短時間で体を“緊急モード”に切り替えます。具体的には、心拍数や心臓の収縮力を高める、気管支を拡げて呼吸を助ける、肝臓に働いて血糖を上げエネルギーを確保するなどの作用が起こり、危機に対処しやすい状態を作ります。
一方で、アドレナリンは「出れば出るほど良い」ものではありません。必要な場面では大切な反応ですが、強い緊張が続く生活では、動悸や不安感など「交感神経が張りつめたサイン」として自覚されることもあります。体調の変化が続く場合は、生活習慣の調整だけで片づけず、医療機関で評価することが重要です。
「アドレナリン」と「ノルアドレナリン」の違いとは?
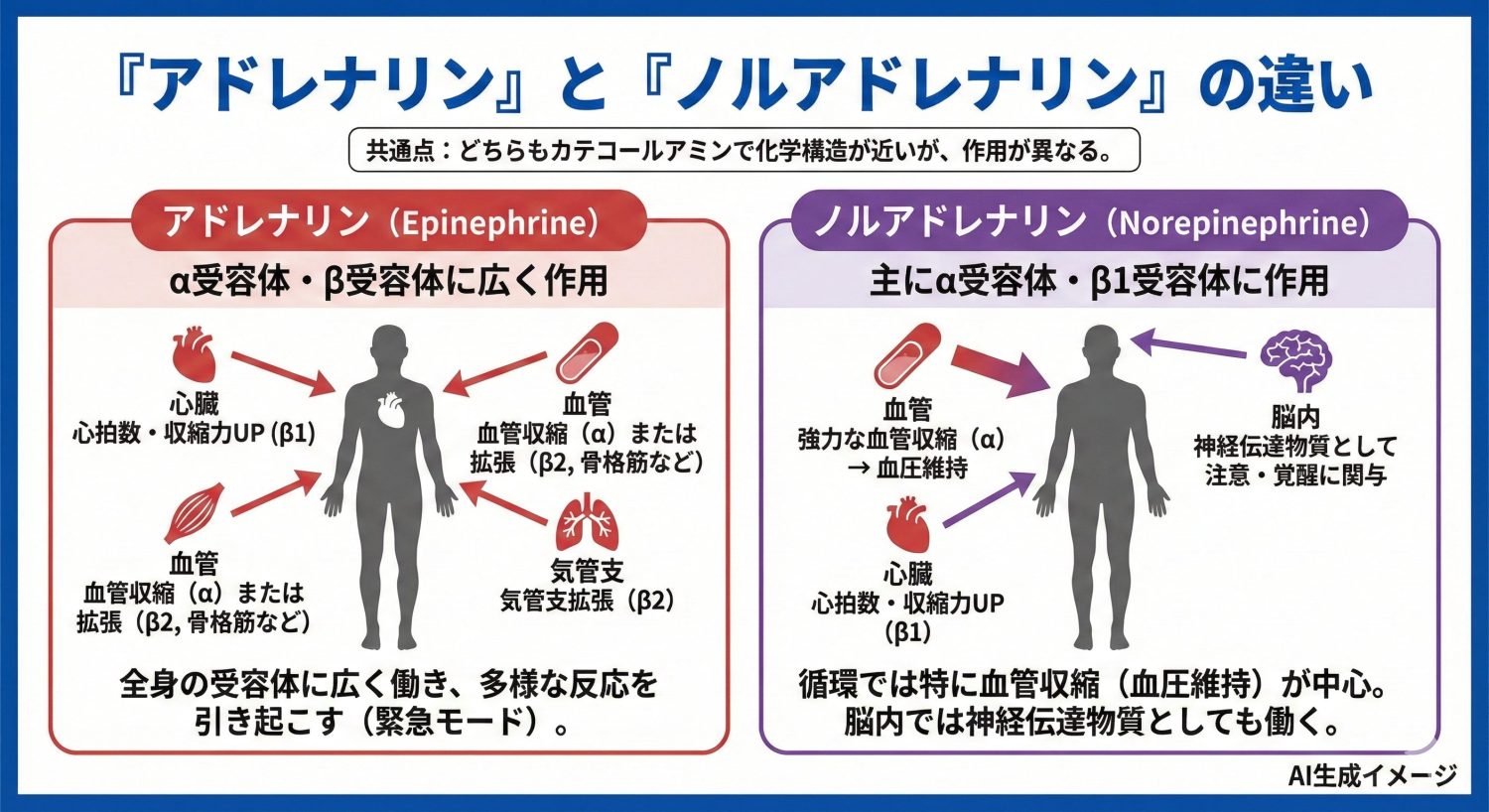
アドレナリンと似た名前の物質に、ノルアドレナリン(英:norepinephrine)があります。どちらもカテコールアミンで化学構造が近い一方、作用の出方(受容体への結びつき)が少し異なります。
・アドレナリン:α受容体・β受容体の両方に広く作用します。状況により血管を収縮させたり、心臓を強く動かしたり、さらにβ2作用で気管支を拡げる方向にも働きます。
・ノルアドレナリン:主にα受容体とβ1受容体に作用し、特に循環では血管収縮(血圧維持)の比重が大きいと整理すると分かりやすいです。
また、ノルアドレナリンは血液中を巡るホルモンとしてだけでなく、脳内では注意・覚醒などに関わる神経伝達物質としても重要です。
「アドレナリン」と「ドーパミン」の違いとは?
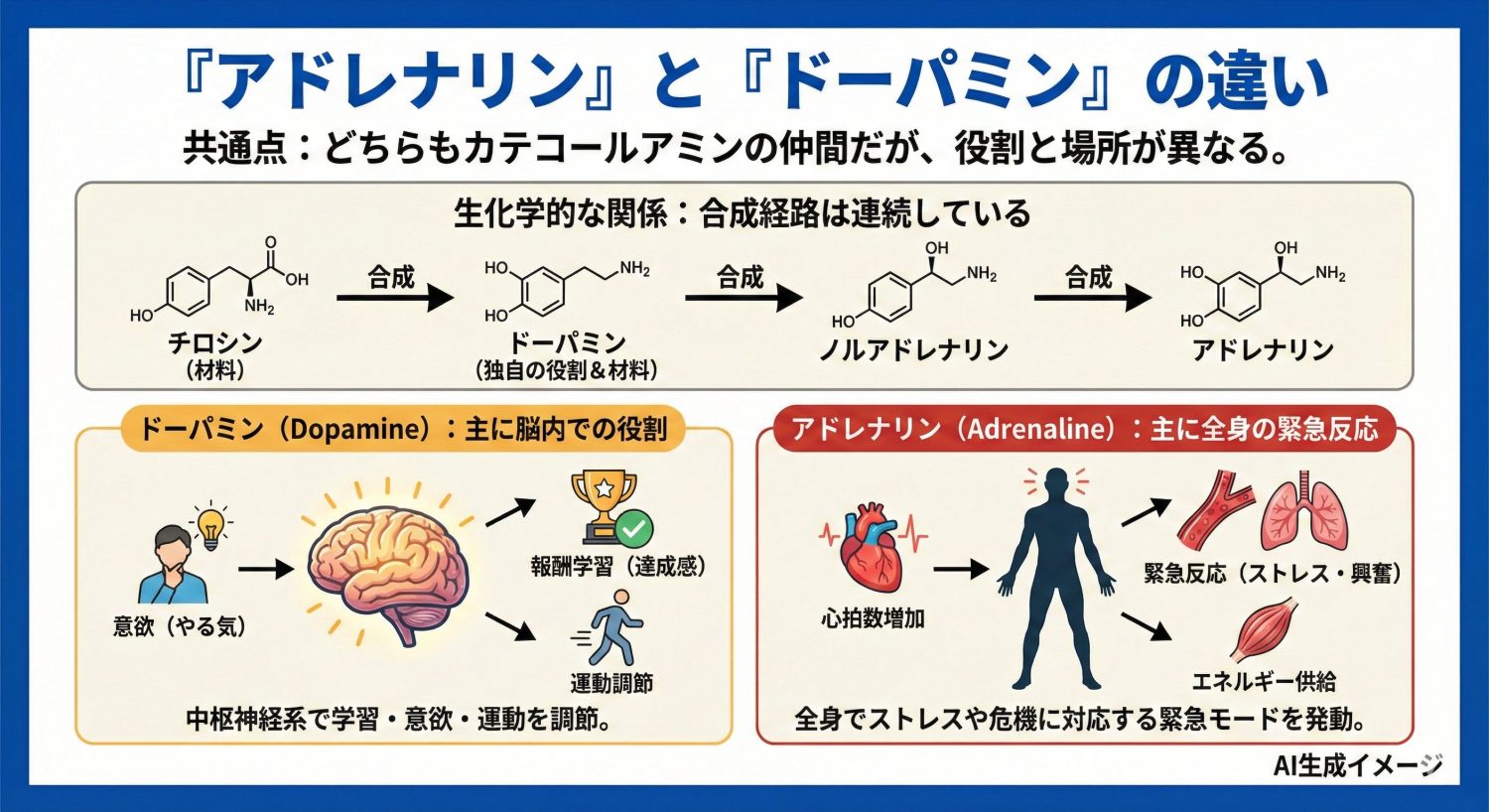
ドーパミンは、アドレナリンやノルアドレナリンと同じくカテコールアミンの仲間で、脳内での意欲(やる気)・報酬学習・運動調節などに関わる神経伝達物質として知られています。
生化学的には、アドレナリンとドーパミンは別物というより、次のように合成経路が連続しています。
チロシン →(ドーパミン)→(ノルアドレナリン)→(アドレナリン)
つまり、ドーパミンは、ノルアドレナリン/アドレナリンの材料側にもなる一方で、脳内では独自の役割を担っています。
名前が似ていて混同されやすいですが、
「ドーパミン=主に中枢での学習・意欲・運動調節」
「アドレナリン=主に全身の緊急反応」
と整理すると理解しやすいと思います。
アドレナリンはどこから分泌されるの?
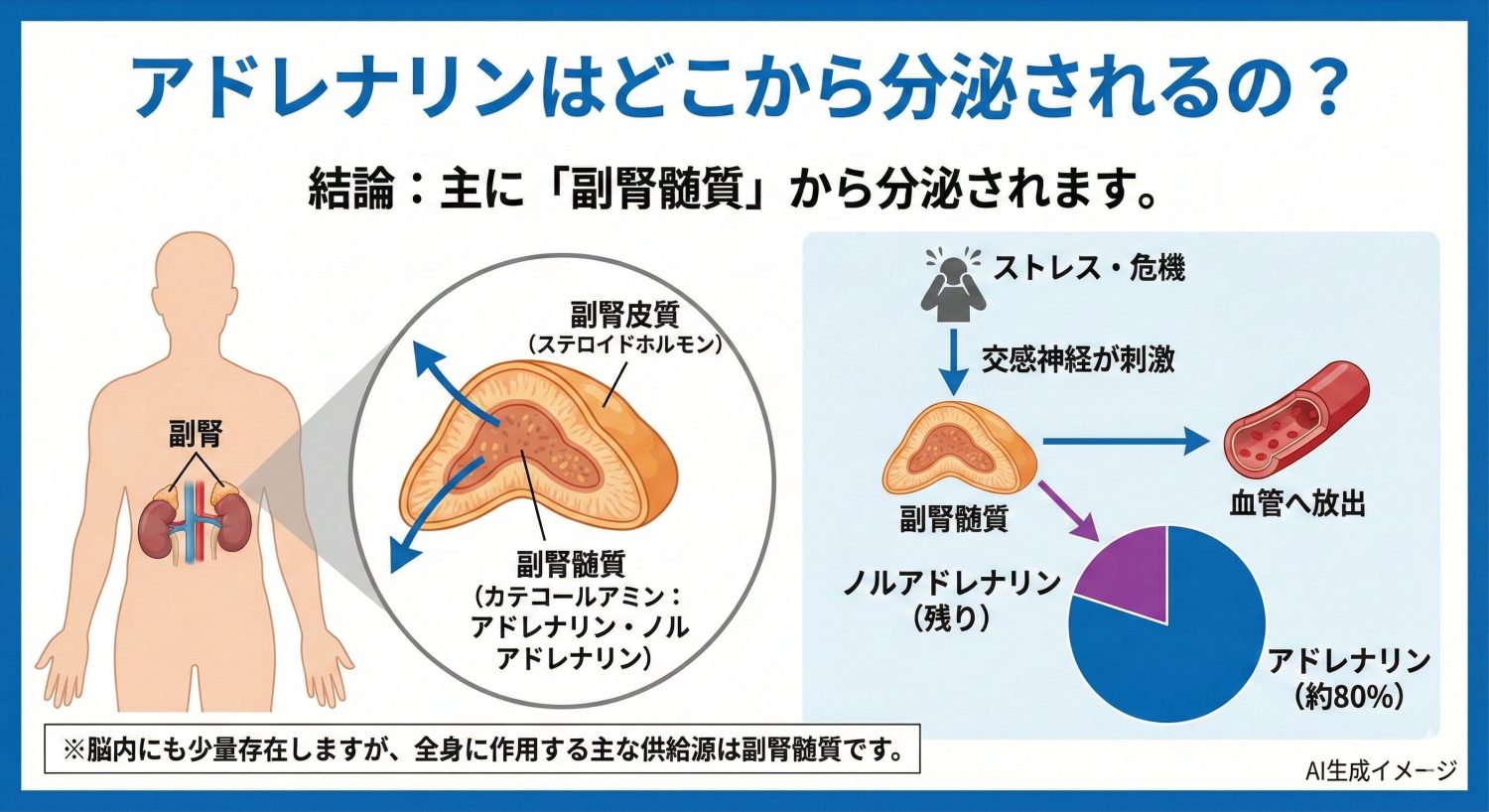
アドレナリンは主に副腎髄質から分泌されます。副腎は腎臓の上にある小さな臓器で、外側の副腎皮質(ステロイドホルモン)と、内側の副腎髄質(カテコールアミン)に分かれています。
副腎髄質は交感神経系と連動しており、強いストレスや危機を感じると交感神経の刺激によりカテコールアミンが血中へ放出されます。副腎髄質から出るカテコールアミンのうち、アドレナリンが多く(目安として約80%)、残りがノルアドレナリンと言われています。
なお、アドレナリンは脳内にも少量存在しますが、全身にホルモンとして作用する主な供給源は副腎髄質と考えてよいと思います。
アドレナリンが分泌されるとどんな効果がある?
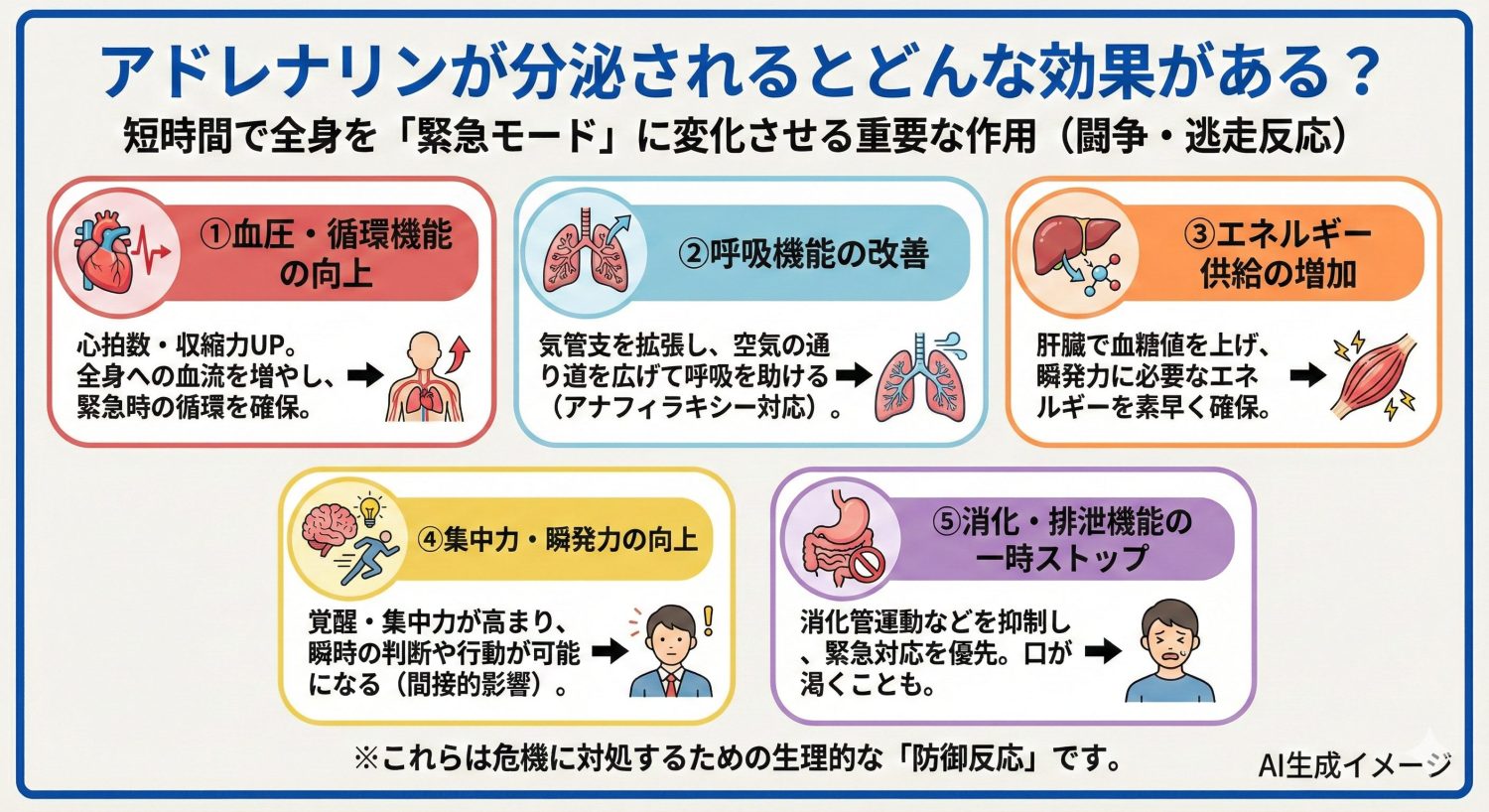
アドレナリンは受容体(α・β)を介して、短時間で全身の状態を変化させます。ここでは臨床的に重要な作用を整理します。
血圧・循環機能の向上
アドレナリンは心臓に働きかけて、心拍数や収縮力を高めます。その結果、全身へ送り出される血液量が増え、緊急時に必要な循環を確保しやすくなります。
血管への作用は部位や状況で異なりますが、総じて「危機に対処するために循環を強める方向に働く」と理解しておくとよいと思います。
呼吸機能の改善
アドレナリンはβ2作用により気道の平滑筋をゆるめ、気管支を拡張させます。これにより空気の通り道が広がり、呼吸を助ける方向に働きます。この作用は、アナフィラキシーでアドレナリンが第一選択になる理由の一つでもあります。
エネルギー供給の増加
アドレナリンは肝臓などに働き、グリコーゲン分解などを通して血糖を上げ、素早いエネルギー供給を確保します。短距離走のような瞬発力が必要な場面で、体が動ける状態に切り替わるイメージです。
集中力・瞬発力の向上
アドレナリンは血液脳関門を通過しにくい物質です。脳へ直接作用するというより、末梢の変化(血糖上昇など)や迷走神経を介した経路などを通じて結果として覚醒・集中に影響することがあります。
消化・排泄機能の一時ストップ
交感神経が優位になると、緊急時に優先度の低い機能(消化管の運動など)が抑えられ、口が渇く・胃が重いといった感覚が出ることがあります。これも、危機対応としての生理反応の一部です。
アドレナリンが過剰分泌されると現れる症状

アドレナリンは本来、必要なときに一時的に増える反応です。しかし、強いストレスが続く状態や、褐色細胞腫などカテコールアミン過剰を起こす病気では、動悸・頭痛・発汗などが持続・反復することがあります。
ここでは、過剰な交感神経反応として現れやすい症状を紹介します。症状が強い、または繰り返す場合は自己判断せず受診するようにしてください。
動悸・不整脈
アドレナリン過剰の代表的な症状として、心臓がバクバクと激しく脈打つ「動悸」があります。交感神経が過度に緊張し心拍数が上がりすぎることで起こるもので、脈が飛んだり乱れたりする不整脈を伴うこともあります。本人は胸がドキドキして苦しい、息苦しいといった自覚症状を訴えることが多いです。
対処としては、まず安全な場所で座る・横になるなど安静にして、「ゆっくり吐く呼吸」(例:4秒吸って6秒吐く)を意識します。また、カフェインなど興奮作用のある飲料は避けましょう。
症状が数分以内に治まれば心配いりませんが、症状が強かったり長引いたりする場合は循環器内科や総合内科を受診してください。特に胸の痛みやめまいを伴う場合、重篤な不整脈の可能性もあるため速やかに救急病院を受診しましょう。その際、いつから動悸が起きているか、脈の乱れ方(可能なら脈拍数も)を伝えると診断の助けになります。
高血圧・頭痛
交感神経反応が強いと血圧が上がり、頭痛・動悸・ふらつきが出ることがあります。
安静にして落ち着くこともありますが、強い頭痛、麻痺、ろれつが回らない、意識がはっきりしないなどがあれば、脳卒中などの緊急疾患も疑う必要があるため、迷わず救急要請を検討しましょう。
不安感・パニック症状
アドレナリンによって過度に交感神経が働くと強い不安感や恐怖感を生じることがあります。いわゆるパニック発作のように、理由もなく落ち着かなくなったり、冷や汗や震えが出たり、ひどい場合には「死んでしまうのではないか」という激しい恐怖に襲われることもあります。
すぐにできる処置としては、人混みや騒音など刺激の多い環境から離れ、楽な姿勢でゆっくり呼吸するよう努めましょう。呼吸が苦しい時はきつい服を緩め、新鮮な空気を吸うだけでも落ち着くことがあります。周囲の人は「大丈夫だよ」「安心して」と優しく声をかけてあげてください。通常、パニック症状は数分~30分程度でピークを越えます。
症状が改善しない場合や繰り返し起こす場合には心療内科や精神科で相談してください。
アドレナリン中毒を引き起こす原因
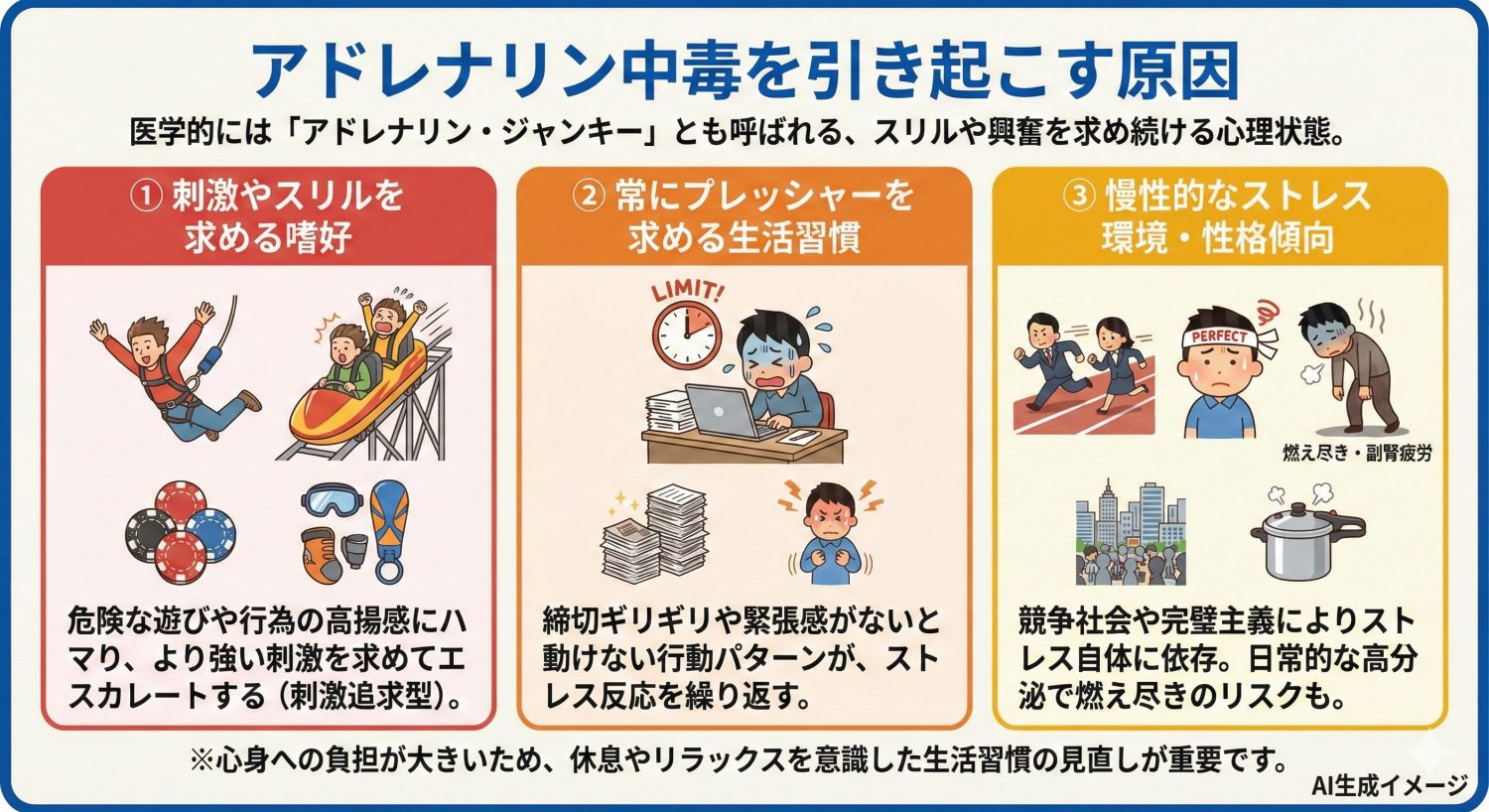
「アドレナリン中毒」とは、医学的には「アドレナリン・ジャンキー」とも呼ばれる状態で、直訳すれば「アドレナリン依存症」のような意味合いです。
これはスリルや興奮を求めて危険な状況に自ら飛び込んでしまう心理状態を指し、結果として常にアドレナリンが分泌されていないと物足りなく感じるような状態です。
具体的な原因・背景として、以下のようなものが考えられます。
刺激やスリルを求める嗜好
極限スポーツやジェットコースター、ギャンブルなど、危険や強い興奮を伴う遊びや行為に快感を覚えるタイプの人は、アドレナリン分泌による高揚感にハマりやすいです。バンジージャンプやスカイダイビング、スリル満点のアクティビティを繰り返すうちに、その興奮状態自体が目的となっていき、「もっと強い刺激がほしい」とエスカレートしてしまうことがあります。これが昂じると、安全よりも快感を優先して危険行為を繰り返す「刺激追求型」のアドレナリン中毒に陥る可能性があります。
常にプレッシャーを求めてしまう生活習慣
締切ギリギリで追い込まれてから頑張る、緊張感がないと動けない、といった行動パターンは、結果としてストレス反応を繰り返し起こします。短期的に乗り切れる感覚があっても、睡眠不足やメンタル不調、ミスの増加につながることがあるため、タスク設計や休息の確保が重要です。
慢性的なストレス環境や性格傾向
ビジネス社会や都会の生活で常に競争や締め切りに追われるうちに、そのストレス自体に依存してしまうケースもあります。忙しさや緊張感にさらされていないと落ち着かず、「平穏な毎日では物足りない」と感じてしまう状態です。
これはいわばストレスに対する依存(ストレス中毒)であり、背景には「常に成果を出し続けなければ」「成功するには攻撃的であれ」というプレッシャーの多い社会環境や、本人の完璧主義的な性格傾向があるとされています。
このような状態では日常的にアドレナリンが高いレベルで分泌され続け、心身に負担がかかります。しかし本人はそれに慣れて自覚しにくく、ある日心身が悲鳴を上げて燃え尽き(いわゆる「副腎疲労」)に陥って初めて異常に気付くこともあります。
近年では、この「アドレナリン中毒予備軍」ともいえる人々に対し、生活習慣の見直し(休養の確保や適度な運動・趣味でリラックスする等)の重要性が指摘されています。
アナフィラキシーショックを発症するとアドレナリンを投与する理由
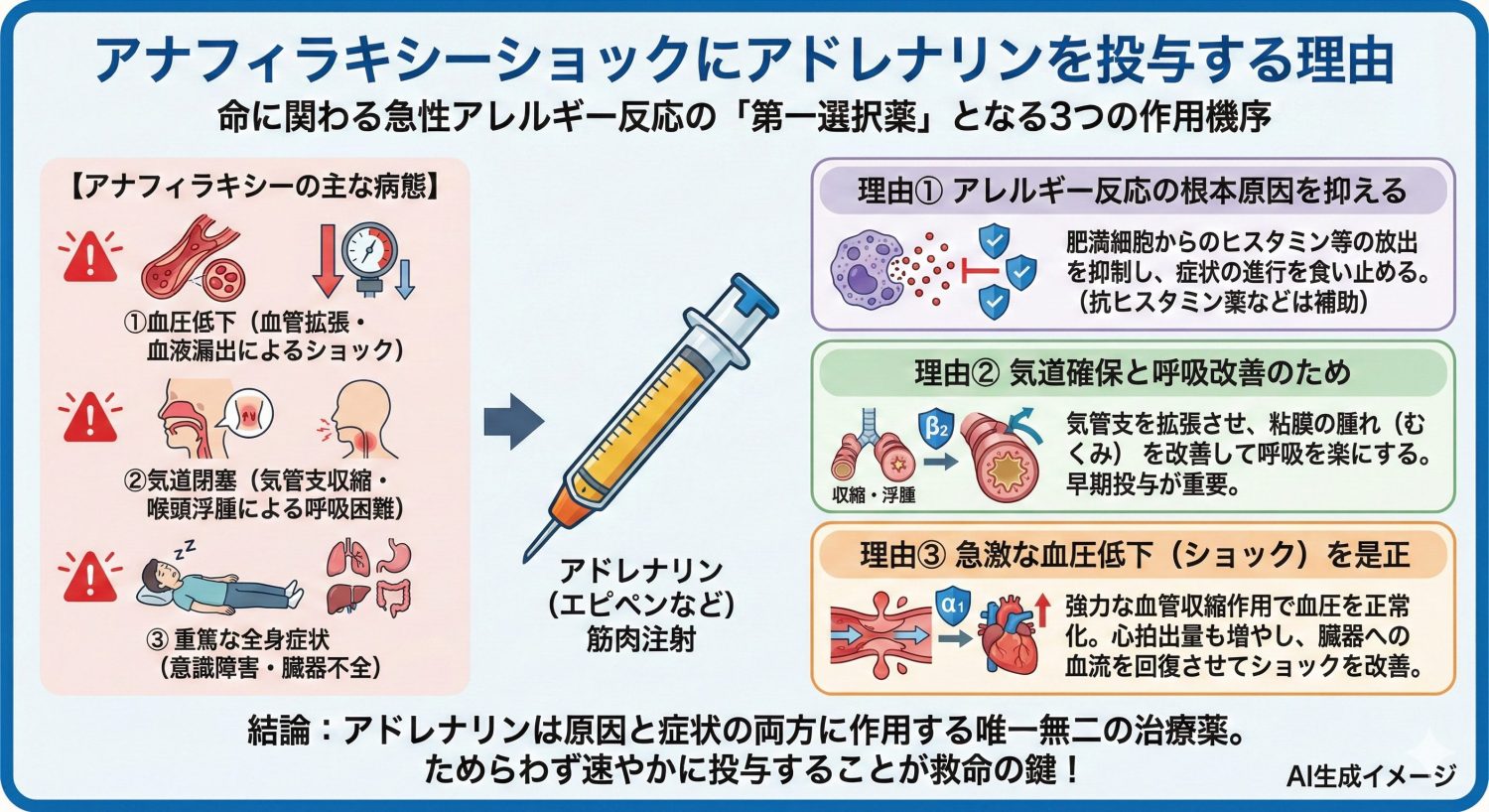
重度のアレルギー反応であるアナフィラキシーショックを起こした際に、緊急措置としてアドレナリンの筋肉注射(エピペン注射など)が第一選択となるのはなぜでしょうか。
アナフィラキシーは命に関わる全身性の急性アレルギー反応で、その主な病態は、
①血圧低下(血管拡張と血液漏出によるショック)
②気道閉塞(気管支の収縮や喉頭浮腫による呼吸困難)
③重篤な全身症状(意識障害や臓器不全)
です。
アドレナリンにはこれら全ての病態に対抗する作用があるため、「アナフィラキシーにはアドレナリン」と覚えるほど重要な薬剤なのです。その主な理由を3つに分けて説明します。
アレルギー反応の根本原因を抑えるため
アナフィラキシーでは肥満細胞などからヒスタミンなどのメディエーターが放出され、血管拡張・気道症状が進みます。アドレナリンはβ作用などを通じて、これらの反応の進行を抑える方向に働き得るとされ、症状改善に重要です。
抗ヒスタミン薬やステロイドは補助療法として使われますが、第一選択として最優先されるのはアドレナリンです。
気道確保と呼吸改善のため
アドレナリンのβ2作用により気管支が拡がり、さらに血管透過性の亢進による腫れ(むくみ)にも対抗します。気道症状は進行が速く、早期投与が重要です。
急激な血圧低下(ショック)を是正するため
アナフィラキシーでは全身の血管が拡張し、血液が血管外に漏れ出ることで急激な低血圧(ショック状態)に陥ります。アドレナリンには強力な血管収縮作用(α1作用)があり、拡張した血管を引き締めることで低下した血圧を正常化させる効果があります。
また、心臓の拍出量も増やすため、全身の臓器に血液を行き渡らせることができます。これによりアナフィラキシーで問題となる臓器への血流不足(ショック)を迅速に改善し、命に関わる状態を食い止めることができるのです。
このように、アドレナリンはアナフィラキシーの原因と症状の両方に直接作用する唯一無二の治療薬であるため投与が必須となります。
なお、アナフィラキシーにおいてアドレナリンの筋肉注射に絶対的な禁忌(投与してはいけない条件)はなく、ためらわず速やかに投与することが大切だとされています。
「アドレナリン」についてよくある質問
ここまでアドレナリンについて紹介しました。ここでは「アドレナリン」についてよくある質問に、メディカルドック監修医がお答えします。
アドレナリンはどういう時に出ることが多いのでしょうか?
![]() 村上 友太(むらかみ ゆうた)医師
村上 友太(むらかみ ゆうた)医師
アドレナリンは、強いストレス・恐怖・興奮など「体が危機や重要場面だと判断したとき」に出やすいホルモンです。例えば、突然驚いたとき、人前での発表直前、危険を感じた瞬間などに、動悸や手汗として体感されることがあります。
ただし、同じ出来事でも反応の強さは人により異なります。また、動悸や息苦しさが頻繁に起きる場合は、不整脈・甲状腺疾患・貧血などの身体要因が隠れていることもあるため、続く場合は医療機関での評価をおすすめします。
まとめ
アドレナリンは、人間が危機的状況を切り抜けるために備わった重要なホルモンです。心拍数や血圧を上げ、呼吸を楽にし、瞬時に全身のエネルギー供給を増やすことで、私たちに「火事場の馬鹿力」を発揮させます。短時間であれば身体機能を最大限に高めてくれる頼もしい物質ですが、過度なストレスでアドレナリンが出過ぎる状態が続くと心臓や血管に負担がかかり、健康を損なう恐れがあります。
[Image illustrating the "Fight or Flight" response: the adrenal medulla releasing adrenaline into the bloodstream, increasing heart rate, dilating pupils, and expanding airways]
実際、長期間の慢性ストレスは高血圧や不整脈など心血管疾患のリスクを高め、免疫力の低下による体調不良を招くことが知られています。普段から十分な休養と睡眠をとり、適度にリラックスする時間を持つことが、アドレナリンの暴走を防ぐ上で大切です。アドレナリンと類似のホルモンであるノルアドレナリンやドーパミンとの違いを正しく理解し、日常生活では必要以上にアドレナリンを過剰分泌させないようストレス管理を心がけましょう。
一方で、アナフィラキシーショックのような緊急時にはアドレナリンが命を救う特効薬になります。必要なときに適切にアドレナリンを働かせ、不要なときには出しすぎない、というこのバランスが健康維持には重要です。
「アドレナリン」と関連する病気
「アドレナリン」と関連する病気は3個ほどあります。
各病気の症状・原因・治療方法など詳細はリンクからメディカルドックの解説記事をご覧ください。
内分泌系
アドレナリン(副腎髄質ホルモン)の分泌異常は、血圧や心拍数の急激な変動を招き、深刻な全身症状を引き起こすことがあります。
「アドレナリン」と関連する症状
「アドレナリン」と関連している、似ている症状は9個ほどあります。
各症状・原因・治療方法などについての詳細はリンクからメディカルドックの解説記事をご覧ください。
アドレナリンが過剰に働くと、身体が常に「戦闘モード」のような緊張状態になり、さまざまな身体的サインが現れます。
参考文献
















