「痩せたい」のにダイエットが続かない…500人の調査で判明した“挫折する3つの原因”と数値を下げる方法【医師監修】

「健康のために痩せなきゃ」と思いつつ、つい先延ばしにしていませんか? 今回、30~60代を中心とした一般の方519名を対象に、体重管理に関する意識調査を実施しました。調査で見えてきたのは、病気予防への高い関心がありながらも、約3割の人が管理を一度も経験していないという理想と現実のギャップでした。なぜ私たちは「管理の壁」を越えられないのか。アンケートから浮かび上がった挫折の正体と、無理なく健康な体を手に入れるためのヒントを大坂先生に詳しく伺いました。
※2026年4月取材。

監修医師:
大坂 貴史(医師)
目次 -INDEX-
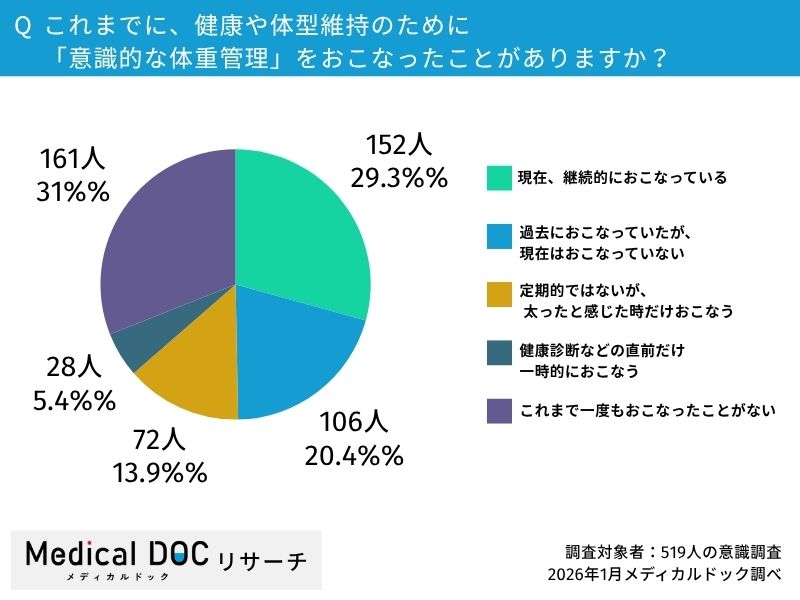
Q1.これまでに、健康や体型維持のために「意識的な体重管理」をおこなったことがありますか?
編集部
まずは体重管理の実施状況ですが、「現在継続している人(29.3%)」に対し、「これまで一度もおこなったことがない人」が31.0%にのぼります。3人に1人は手つかずの状態という結果ですが、この数字を医師としてどのように受け止められますか?
![]() 大坂先生
大坂先生
「肥満」と「肥満症」を混同せず、その違いを正しく理解することは、将来の健康を守る上で極めて重要です。医学的に「肥満」とは、単に体脂肪が過剰に蓄積した状態、具体的にはBMIが25以上の体格を指す指標に過ぎません。これに対し「肥満症」は、肥満によって糖尿病や高血圧、脂質異常症などの健康障害が引き起こされている、あるいは内臓脂肪の蓄積により将来的に疾患のリスクが高い状態を指す、明確な「克服すべき病気」なのです。
この状態を放置すると、いわゆる「メタボリックドミノ」が進行します。過剰な脂肪から分泌される物質がインスリンの働きを妨げて血糖値を上昇させ、血管に慢性的な負担をかけることで、心筋梗塞や脳卒中といった命に関わる疾患のリスクが跳ね上がります。また、体重による物理的な負荷は膝や腰の関節障害を招き、睡眠時無呼吸症候群など、QOL(生活の質)を著しく下げる要因にもなります。
「単なる肥満」と捉えているうちは、対策が美容目的のダイエットに留まりがちですが、「肥満症」という病気として認識することで、医学的な根拠に基づいた治療へと意識が切り替わります。内臓脂肪の蓄積を早期に把握し、適切な医療介入を受けることが、重大な合併症を防ぐために重要です。
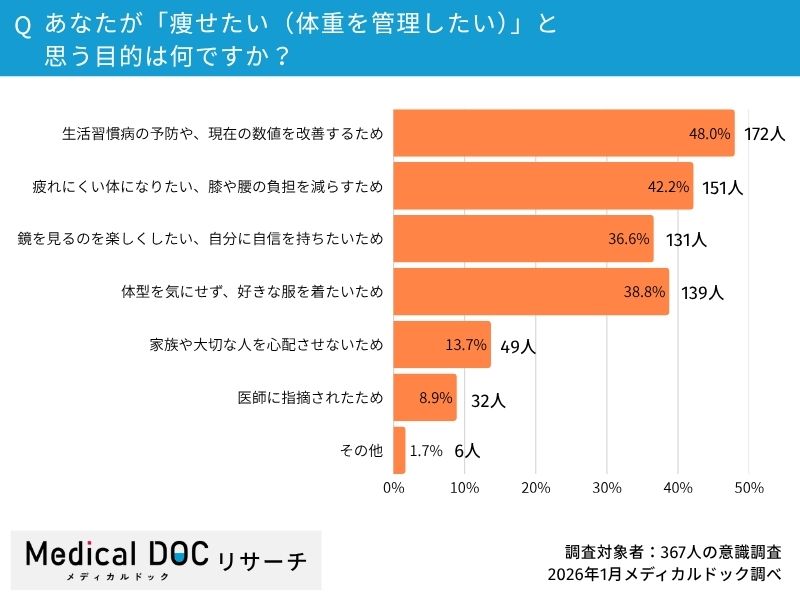
Q2.あなたが「痩せたい(体重を管理したい)」と思う目的は何ですか?
編集部
痩せたい目的の回答としては「生活習慣病の予防や数値改善(48.0%)」がトップ、次いで「疲れにくい体になりたい、膝や腰の負担を減らすため(42.2%)」でした。健康への意識は高いようですが、一方で「医師に指摘されたため」という回答はわずか8.9%に留まっています。この意識と行動の乖離について、医師の視点から解説をお願いします。
![]() 大坂先生
大坂先生
多くの方が「まだ自分は大丈夫」と過小評価しがちですが、痛みやしびれといった症状が出てからでは、血管のダメージや合併症がすでに深刻化しているケースが少なくありません。医師に指摘されるのを待つことは、いわば火の手が上がってから消火活動を始めるようなものであり、本来であればその手前の「ボヤ」の段階で対処すべきなのです。
健康診断の結果と向き合うときも、判定のアルファベットだけに一喜一憂するのではなく、数値の推移に目を向けることが重要です。たとえ基準値内であっても、数年前と比べて血糖値や血圧がじわじわと上昇しているのであれば、それは体からの貴重なサインです。特にBMIが25を超え、かつ健診で軽微な異常が見られ始めたタイミングは、最も効率的に未来の病気を回避できる絶好の機会といえます。
受診を検討するタイミングは、「体調が悪くなってから」ではありません。「体重が数年前より5kg以上増えたまま戻らない」、あるいは「家族に生活習慣病の方がいて自身の体型変化が気になる」といった段階で、一度専門医を訪ねてみてください。医師の役割は単に薬を処方することではなく、医学的な根拠に基づいて無理のない改善計画をともに立てることにあります。自覚症状という決定的な異変が起きる前に専門家を頼ることが、結果として膝や腰の健康を維持し、生涯にわたって元気な体を手に入れるためにとても大切です。
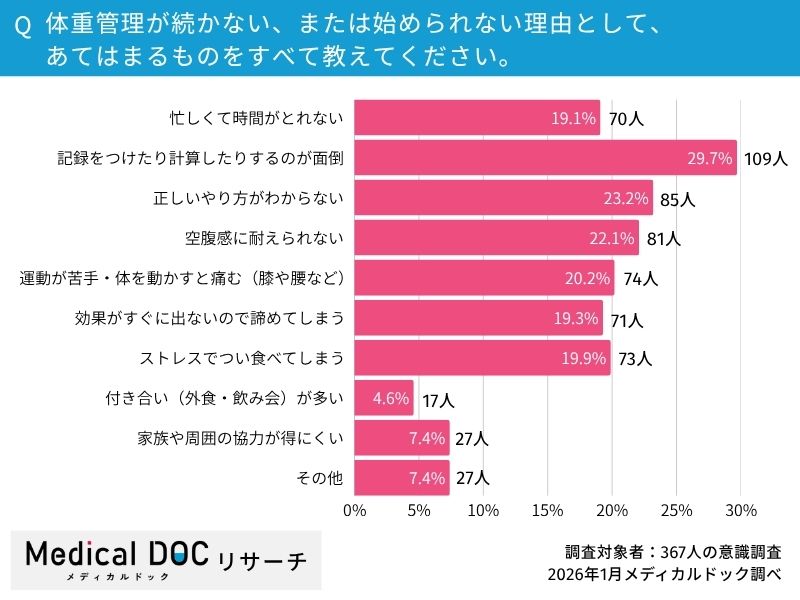
Q3.体重管理が続かない、または始められない理由として、あてはまるものをすべて教えてください。
編集部
体重管理の継続を阻む理由については、「記録をつけたり計算したりするのが面倒(29.7%)」「正しいやり方がわからない(23.2%)」「空腹感に耐えられない(22.1%)」といった現実的な回答が集まりました。これらを乗り越えるためのコツはあるのでしょうか?
![]() 大坂先生
大坂先生
自己流の管理が負担になるのは、精神力だけで自分を追い込もうとするからです。無理をして一瞬だけできそうな高い目標を掲げるのではなく、まずはスマートフォンの自動計測に任せるなど、記録のハードルを極限まで下げてみてください。「正しいやり方」についても、複雑な理論を詰め込む必要はありません。おなかが空いたらまずコーヒーを飲むなどちょっとしたことを一つ取り入れるだけで、執拗な空腹感から解放される仕組みを作ることができます。
また、ストレス管理は体重管理そのものであると認識してください。睡眠不足や過度の精神的負担は食欲を増進させるホルモンを分泌させるため、休息を優先することは決して甘えではなく、立派な治療戦略です。医師との対話を通じて、これまでの「痩せなければならない」という強迫観念を捨て、医学的な裏付けを持った「賢い選択」に価値観を変えていく。そうして「これなら無理せず一生続けられる」と思える自分なりの歩幅を見つけることが、最も確実に健康な未来へ到達するための秘訣なのです。
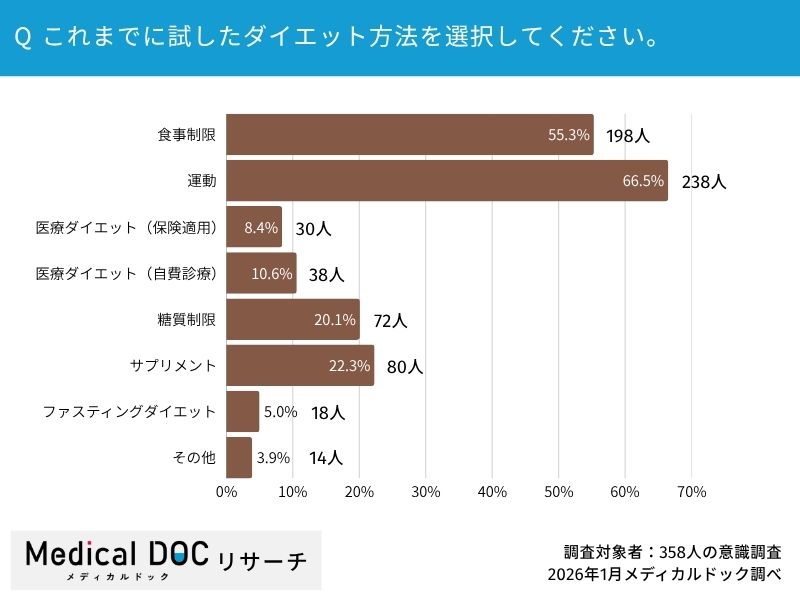
Q4.これまでに試したダイエット方法を選択してください。
編集部
これまでに試した方法(複数回答)では、「運動(66.5%)」と「食事制限(55.3%)」が中心でした。サプリメント(22.3%)を活用する人も多い一方で、医療ダイエット(保険適用8.4%/自費10.6%)の利用者は合わせて約19%に留まります。自己流のダイエットと、医療機関でのアプローチにはどのような違いがあるのでしょうか?
![]() 大坂先生
大坂先生
一般的に広くおこなわれている自己流の制限は、極端な食事制限によって筋肉量の減少を招き、結果として基礎代謝が低下して「より太りやすく痩せにくい体」を作ってしまうリスクをはらんでいます。これに対し、医療機関では体組成計や血液検査を用いた精密な診断をおこない、脂肪燃焼のメカニズムや隠れた疾患を把握した上で、医師や管理栄養士がチームで介入します。
また、医療の現場では必要に応じてGLP-1受容体作動薬などの薬物療法や外科手術も選択肢に入りますが、最大のメリットはリバウンドを防ぐための生活習慣の定着を、安全かつ多角的にサポートできる点にあります。特にBMI25以上で持病がある方や、繰り返すリバウンドに悩む方にとって、医療機関への相談は「甘え」ではなく、将来の大きな病気を防ぐための科学的で賢い選択といえます。ダイエットを「根性」の問題にせず、医学の力を活用して健康的な未来を手に入れていただきたいと思います。
医師からのアドバイス:データが示す「挫折の壁」を乗り越えるために
編集部
今回のアンケート結果を踏まえ、健康を維持したいと考えながらも一歩を踏み出せない読者に向け、まずは何から始めるべきかアドバイスをお願いします。
![]() 大坂先生
大坂先生
まずは、地図を持たずに目的地へ向かうのが難しいように、健康づくりも「自分の現在地」を客観的に知ることから始めてみてください。最近では、リアルタイムで体の状態を可視化できるデバイスなども普及しており、自身の体の反応を数字やグラフで眺めるだけで、無理に頑張らなくても自然と「次はこうしてみよう」という前向きな気づきが生まれるはずです。
そして何より、健康管理を決して一人で抱え込む修行のように捉えないでください。私たち医師や管理栄養士などの専門家は、単に指導をおこなう存在ではなく、皆様のライフスタイルに合わせた最適な選択肢をともに探る「伴走者」です。一人で悩むと「できない自分」を責めてしまいがちですが、専門家を頼ることで、今の生活を大きく変えずに取り入れられる効率的なアプローチが見つかります。
健康への投資は、未来の自分への最高のギフトです。まずは「今の自分を可視化する」という小さなアクションから。迷ったときはいつでもプロの門をたたいてください。私たちは、あなたが健康的な未来へと歩みだすその一歩を、全力でサポートさせていただきます。
編集部まとめ
今回の調査を通して、多くの方が「健康のために痩せたい」という切実な想いを抱えながらも、記録の煩わしさや正解の見えない不安から、継続に苦戦している実態が明らかになりました。約半数の方が病気予防を目的としている一方で、実際に医師から指摘を受けて行動している人は1割に満たない現状もあります。体重管理は、決して根性だけでおこなうものではありません。まずはご自身の状態を正しく知り、必要に応じて医療の力も借りながら、持続可能な健康習慣を作っていくことが大切です。


















