腰痛の原因は?湿布でごまかす前に知るべき“神経トラブル”の可能性

「マッサージに行ってもすぐ痛くなる」「湿布がないと不安になる」といった、慢性的な腰痛に悩んでいませんか?その痛みは、単なる疲労ではなく骨や神経の異常が隠れている可能性があり、自己判断で対処を続けることで症状が進行するケースも少なくありません。
この記事では、腰痛の原因を医学的に解説し、整形外科での正しい診断と治療の重要性をお伝えします。

監修医師:
高江洲 真(町田整形外科)
昭和大学病院整形外科 入局
山梨赤十字病院
社会福祉法人 あそか病院
日本鋼管病院 丸子中央総合病院(現 丸子中央病院)
社会保険 相模野病院(現JCHO相模野病院) 東京共済病院など勤務
2010年 東京共済病院 整形外科 副部長
同 リハビリテーション科 医長
2013年 社会保険 相模野病院 整形外科 副部長
同 リハビリテーション 室長
2014年 同 整形外科 部長
同 リハビリテーションセンター長
2014年8月 町田整形外科 院長就任
目次 -INDEX-
その腰痛、本当に「疲れ」だけが原因ですか?
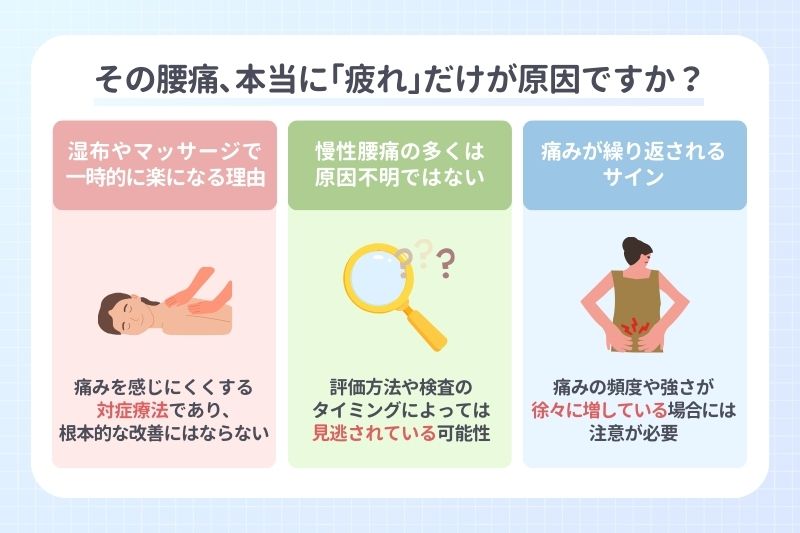
腰の痛みに対して湿布やマッサージで対処しているのに、一時的に楽になっても再び痛みが戻ってしまうという悩みはありませんか?それは、痛みの本当の原因に対処できていない可能性があります。
湿布やマッサージで一時的に楽になる理由
湿布には消炎鎮痛成分が含まれており、炎症を抑えることで痛みの軽減が期待できます。また、マッサージは筋肉の緊張をほぐし、血流を改善することで一時的に症状が和らぐことがあります。
こうした対処は日常生活のなかでも取り入れやすく、効果を実感しやすい方法ですが、これらはあくまで痛みを感じにくくする対症療法であり、腰椎や椎間板、神経などの深部に問題がある場合には根本的な改善にはつながりません。
炎症や筋緊張が一時的に落ち着いても、原因となる組織の変性や負担が残っていれば、時間の経過とともに再び痛みが現れる可能性があります。
慢性腰痛の多くは"原因不明"ではない
「腰痛の多くは原因不明」と聞いたことがある方もいるのではないでしょうか。実際、画像検査で明確な異常が見つからないケースは少なくありません。
しかしこれは必ずしも原因が存在しないことを意味するものではなく、評価方法や検査のタイミングによっては見逃されている可能性もあります。
近年では、筋肉や筋膜の微細な損傷、椎間板の初期変性、椎間関節の機能障害など、従来は捉えにくかった変化が腰痛の背景に関与していることがわかってきました。MRIなどの精度の高い検査を適切に行うことで、構造的な問題が明らかになるケースもあるのです。
痛みが繰り返されるサイン
同じ姿勢や動作で痛みが出る、朝起きたときに腰がこわばる、長時間座ると痛みが強くなるといった症状は、単なる疲労ではなく身体からのサインである可能性があります。
痛みが繰り返される状態は、腰椎や周囲の組織に継続的な負担がかかっていることを示唆するため、特に痛みの頻度や強さが徐々に増している場合には注意が必要です。椎間板の変性が進んでいたり、神経への圧迫が強まっていたりする状態を放置すると、日常生活に支障をきたすほど症状が悪化することもあります。
腰痛の原因|骨・椎間板・神経の異常とは
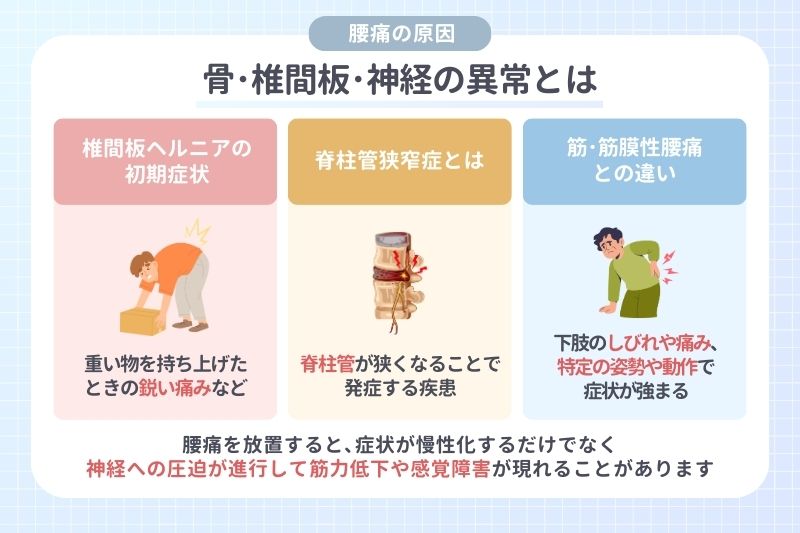
腰痛には、筋肉や筋膜の問題だけでなく骨や椎間板、神経といった構造に起因するものがあります。これらの異常は自己判断では見極めることが難しく、専門的な検査が必要です。
椎間板ヘルニアの初期症状
椎間板は背骨の骨と骨の間にあるクッションのような組織で、身体への衝撃を和らげる役割を担っています。この中心部にあるゼリー状の髄核が外側の線維輪を破って飛び出し、神経を圧迫する状態が椎間板ヘルニアです。
神経への刺激が起こると、腰の痛みだけでなく、足にかけてのしびれや放散痛が現れることがあります。初期には、前かがみの姿勢や重い物を持ち上げたときに鋭い痛みを感じることがあります。また、せきやくしゃみをした際に腰や下肢に響くような痛みが出る、朝起きた直後に腰が動かしにくいといった症状もみられます。
こうした変化が続く場合は、神経が関与する腰痛の可能性を考える必要があります。
脊柱管狭窄症とは
脊柱管狭窄症は、背骨のなかを通る神経の通り道である脊柱管が狭くなることで発症する疾患です。加齢による椎間板の変性や骨の変形、靭帯の肥厚などが主な要因とされており、神経が慢性的に圧迫されることで、腰痛に加えて下肢のしびれやだるさといった症状が現れます。
特徴的なのは“間欠性跛行(かんけつせいはこう)”と呼ばれる症状です。歩き続けると足の痛みやしびれが強まり、休憩すると再び歩けるようになるのが特徴で、腰を反らす姿勢で症状が悪化し、前かがみになると楽になる傾向がみられることもあります。
筋・筋膜性腰痛との違い
筋・筋膜性腰痛は、筋肉や筋膜の緊張や微細な損傷によって起こる腰痛で、長時間同じ姿勢を続けることや過度な負荷がきっかけになることが多いとされています。血流の低下や筋肉の疲労が関与しており、安静や軽い運動、ストレッチなどで早期に改善するケースが多いのが特徴です。
一方で、椎間板ヘルニアや脊柱管狭窄症のように骨や神経が関係する腰痛は安静だけでは症状が改善しにくく、進行する可能性もあります。
下肢のしびれや痛みを伴う、特定の姿勢や動作で症状が強まるといった点が見分ける手がかりです。
放置すると起こるリスク
腰痛を軽視して放置すると、症状が慢性化するだけでなく神経への圧迫が進行して筋力低下や感覚障害が現れることがあります。重症化すると歩行が困難になったり、排尿や排便に関わる機能に影響が出たりするケースもみられるので注意が必要です。
また、脊柱管狭窄症では歩行可能な距離が徐々に短くなり、日常生活の活動量が制限されていくことがあります。
慢性的な痛みは身体だけでなく精神的な負担にもつながり、生活の質を低下させる要因となり得るので、症状が続く場合は早めに医療機関で原因を確認し、適切な治療につなげることが重要です。
腰痛の原因を見極めるには画像診断が重要
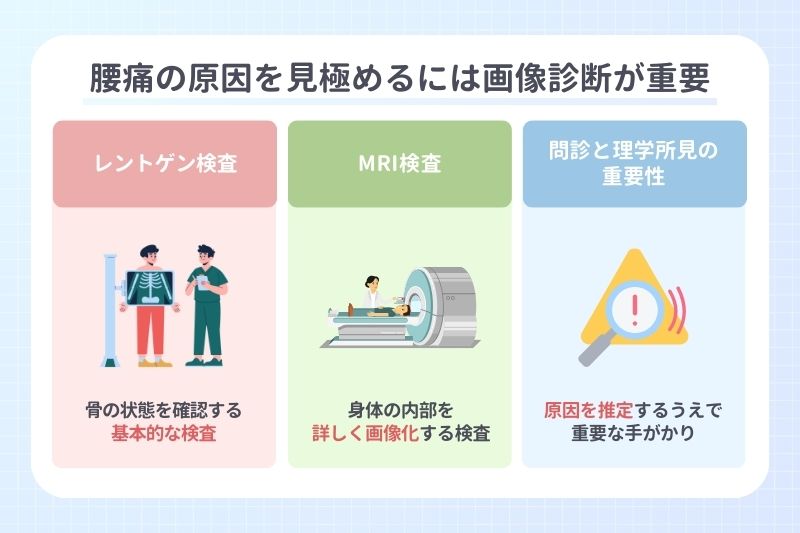
腰痛の原因を的確に把握するためには、問診や触診だけでなく、画像診断が欠かせません。レントゲンやMRIといった検査により、骨や椎間板、神経の状態を詳しく観察することができます。
レントゲン検査でわかること
レントゲン検査は骨の状態を確認する基本的な検査です。腰椎の配列や変形、骨の異常な増殖、骨折の有無などを評価できます。背骨の並びが保たれているか、椎間板の高さが低下していないか、骨棘と呼ばれる突起が形成されていないかといった点を確認することが可能です。
ただし、レントゲンでは骨以外の組織は詳細に映らないため、椎間板や神経などの状態は把握できません。そのため、画像上に明らかな異常がなくても、痛みの原因が軟部組織にある可能性は残ります。
MRI検査の役割
MRI検査は磁気を利用して身体の内部を詳しく画像化する検査で、椎間板や神経、筋肉、靭帯などの軟部組織を鮮明に確認できます。椎間板ヘルニアの有無や程度、脊柱管の狭窄の状態、神経圧迫の範囲などを評価できるため、腰痛の原因を特定するうえで重要な役割を担います。
特に、下肢のしびれや痛みを伴う場合には、神経のどの部位が影響を受けているかを把握することが治療方針の決定につながります。
また、腫瘍や感染症といった重篤な疾患を除外する目的でも有用です。
問診と理学所見の重要性
的確な診断には画像検査だけでなく、医師による問診と理学所見も欠かせません。
痛みの発症時期やきっかけ、悪化する動作、日常生活の習慣などの情報は、原因を推定するうえで重要な手がかりとなります。
さらに、身体の動きや神経反射、筋力などを確認することで、画像だけではわからない機能的な問題を把握できます。
画像診断と問診・理学所見を総合的に評価することが、より適切な診断と治療につながります。
痛みを長引かせないための治療とリハビリ

腰痛の原因が特定されたら、それに応じた適切な治療を開始することが重要です。治療の目的は痛みを軽減するだけでなく、機能を回復させ、再発を予防することにあります。
薬物療法と神経ブロック
急性期の強い痛みには、消炎鎮痛薬や筋弛緩薬などの薬物療法が有効です。非ステロイド性抗炎症薬(NSAIDs)は炎症を抑えて痛みを軽減し、筋弛緩薬は筋肉の緊張を和らげ、血流の改善にもつながります。
神経への圧迫が強く、しびれや痛みが続く場合には、局所麻酔薬やステロイド薬を神経周囲に投与することで炎症を抑え、症状の緩和を図る神経ブロック注射が検討されることもあります。
ただし、これらは主に症状を和らげる目的の治療であり、根本的な改善にはリハビリテーションが重要です。
医学的根拠に基づくリハビリ
整形外科のリハビリテーションは理学療法士が中心となり、患者さんの状態に合わせた運動プログラムを作成して進められます。筋力強化やストレッチ、姿勢の改善などを段階的に行うことで、腰椎を支える体幹筋の働きを高め、腰への負担を軽減します。
また、温熱療法や電気刺激療法などの物理療法を組み合わせることで、血流促進や筋緊張の緩和が期待できます。
これらは科学的根拠に基づいて行われる治療であり、痛みの改善と機能回復を目的としています。
ライフスタイルに合わせた運動指導
腰痛の改善には、日常生活の動作や姿勢の見直しも重要です。理学療法士は患者さんの仕事や生活習慣を踏まえ、それぞれに合った運動や身体の使い方もアドバイスします。
例えば、デスクワークが多い方には正しい座り方やこまめに身体を動かす工夫を、立ち仕事が多い方には腰への負担を軽減する姿勢や動作のポイントなど、長期的な改善のために無理なく続けられる方法をアドバイスしてもらえるでしょう。
再発予防のための継続管理
腰痛は一度改善しても再発しやすいため、症状が落ち着いた後も運動や姿勢の意識を継続することが大切です。
医療機関では必要に応じてフォローアップを行い、再発の兆候がないか確認します。
生活習慣の見直しや体重管理、栄養面への配慮も含めた継続的な対策、自宅で行えるストレッチや体幹トレーニングの指導を受けて主体的に健康管理に取り組むことで、再発予防につなげることができるでしょう。
腰痛でお悩みの方は町田整形外科にご相談を

長引く腰痛や繰り返す痛みに悩まされている方は、自己判断で対処するのではなく、医師による適切な診断と治療を受けることをおすすめします。
町田整形外科は、腰痛をはじめとする整形外科疾患全般に対応し、患者さんの生活の質向上を目指した総合的な治療を目指しているクリニックです。
一般整形外科・スポーツ整形外科まで幅広く対応
町田整形外科では、骨折や捻挫、脱臼、打撲などの外傷から、関節痛、神経痛、首や肩、腰、膝などの痛み、しびれといった症状まで、整形外科全般について診療されています。腰痛に関しては一般的な筋・筋膜性腰痛から椎間板ヘルニア、脊柱管狭窄症といった専門的な治療が必要な疾患まで幅広く対応し、腰痛に悩む方に寄り添った診療を心がけられているのが特長です。
また、スポーツ整形外科にも力を入れ、スポーツの特性や競技性も踏まえて丁寧に診療されています。
外傷や障害の治療から、リハビリテーション、再発予防、スポーツ復帰までの一貫したサポート体制が整っているので、日常的に運動をされている方、部活動やクラブチームでスポーツに励んでいる方も相談しやすいでしょう。
ライフスタイルに合わせたリハビリ指導と総合的治療

町田整形外科には経験豊富な理学療法士が在籍しており、一人ひとりの症状や状態に合わせたプログラムで運動療法や物理療法を行い、日常生活への復帰をサポートされています。
広々としたリハビリテーション室にはさまざまな物理療法機器が揃えられ、患者さんが安心して治療に取り組めるよう整備されているので、きれいな環境でリハビリに取り組むことができるでしょう。
また、温熱療法や電気刺激療法といった多様な物理療法機器を症状や状態に合わせて組み合わせることで、痛みの緩和や血流促進、浮腫軽減を目指しているそうです。
さらに管理栄養士による栄養相談も実施し、食事面からも患者さんの健康をサポートされているので、骨粗しょう症の治療や予防においても、運動療法と栄養指導を組み合わせた総合的なアプローチを期待できるでしょう。
生活・スポーツパフォーマンスの回復を目指す治療方針
「日常生活で何がしたいのか」「どんな動きができるようになりたいのか」という目標は、患者さん一人ひとりで異なります。
そのため町田整形外科では、単に痛みや症状を改善するだけでなく、「何ができるようになりたいか」という目標を共有し、実現に向けてサポートされているのが特長です。
例えば、仕事復帰、家事や育児への復帰、趣味のスポーツの再開など、患者さんそれぞれの目標に寄り添った治療計画を立てるよう心がけているといいます。スポーツをされている方に対しては、競技特性を理解したうえで、パフォーマンスの回復と再発予防を両立させるプログラムを提案するそうです。
町田駅から徒歩圏内で、土曜も18時まで診療されているので、予定に合わせて通院しやすいのではないでしょうか。
腰痛は、適切な診断と治療により改善できる疾患です。湿布やマッサージで一時的にしのぐのではなく、診断を受けて根本的な原因に対処するために、町田整形外科に相談してみてはいかがでしょうか?
町田整形外科の基本情報
アクセス・住所・診療時間
小田急電鉄小田急線 町田駅西口より徒歩10分
JR横浜線 町田駅北口より徒歩12分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ⚫︎ | ⚫︎ | ⚫︎ | - | ⚫︎ | ⚫︎ | - | - |
| 15:00~18:00 | ⚫︎ | ⚫︎ | ⚫︎ | - | ⚫︎ | ⚫︎ | - | - |













