「克服5カ年計画」策定から10年、脳卒中対策のこれまでとこれから―AIやデータ分析で変わる未来の治療

日本循環器学会と日本脳卒中学会が2016年に「脳卒中と循環器病克服5カ年計画」を発表してから今年で10年。2019年には「脳卒中・循環器病対策基本法」が施行されました。5カ年計画と基本法は、平均寿命と健康寿命の差をもたらす最大の要因となっている脳卒中と循環器病克服の方策を示したものです。「脳卒中克服への挑戦:次なる10年の展望」をテーマに、2026年3月12~14日に大阪国際会議場で開催される「STROKE2026/第51回日本脳卒中学会学術集会」会長の飯原弘二先生(国立循環器病研究センター 前・病院長、循環器病対策情報センター長)に、一つの節目を迎えた日本の脳卒中対策のこれまでとこれから、さらに学術集会で目指すものなどについてお話を伺いました。
目次 -INDEX-
登壇者プロフィール:
飯原 弘二(いいはら こうじ)
国立循環器病研究センター 前・病院長、循環器病対策情報センター長
1987年、京都大学医学部卒業。国立循環器病センター 脳血管部門長・副院長(非常勤)、京都大学医学部臨床教授、九州大学大学院医学研究院脳神経外科教授、九州大学病院 病院長補佐、国立循環器病研究センター病院長などを歴任。J-ASPECT Study, Close The Gap-Stroke研究代表者、2025年より現職。
一般向け「啓発」のさらなる課題
脳卒中克服において「啓発」は古くて新しいテーマで、どういう形で市民に必要な情報を届けていくかは、とても重要です。脳卒中は非常に緊急性のある病気であることを、本人とご家族に理解してもらわなければいけません。脳卒中によくある三つの症状と発症時刻を表す「FAST(Face, Arm, Speech, Time)」はいろいろな形で広報活動が進み、「自宅で様子をみる」のではなく、すぐに救急車を呼ぶという意識はある程度底上げができていると思います。
一方で、マスメディアを使ったキャンペーンは、広がりはありますが効果は一時的です。市民公開講座のような催しに参加するのは健康に関心がある人が多く、本当にリーチしなければならない層に届けることが今後の課題だと思います。治療を受けることに対する社会的・心理的な壁を「クリニカル・イナーシャ」といいます。そうした「壁」ゆえに病院に行かない、薬を飲みたがらない人に対する啓発活動はとても重要です。
脳卒中も心筋梗塞も、一番大事なのは「病気にならない」ことで、そのために一番インパクトが大きいのは「血圧」です。私たちは、これまで厚生労働科学研究として、予防医学と循環器、脳卒中領域の先生たちと一緒になって、血圧管理を含めた「循環器病対策の進捗を図る評価指標(ものさし)の確立」に向けた取組みを進めています。この4月からは、新たに「循環器病対策の評価指標を用いて、どのように対策を進めていくのか」という取組みを、初めて指定研究班として、活動していく予定です。この研究班には、予防、急性期、回復期、生活期の先生に加えて、多職種の医療関係者と患者さんにも入ってもらい、病気になる前から治療後の生活・再発予防までシームレスに、対策を進めていきます。5カ年計画から10年かかって、ようやくそうした取組みができてきました。
患者さんだけではなく家族(ケアギバー)の問題もあります。脳卒中になった人の家族の介護負担、社会や家族全体のウェルビーイングのような、患者さん本人以外に影響が及ぶ「疾病負荷」が社会の大きな問題になってくると思われますので、今後はそうしたものも含めて考えていきたいと思っています。
医療提供体制 二つの変革
脳卒中の医療提供体制では、世界的に大きく二つの変革がありました。一つは「脳卒中センターの整備」、もう一つは「医療の質向上」です。
日本脳卒中学会が認定している「一時脳卒中センター(PSC:Primary Stroke Center)」と、地域の中核となる高度な医体制を備える「PSCコア」が整備され、患者さんの受け皿はできました。質に関しては、Close The Gap-Strokeという全国プロジェクトで、t-PA(血栓溶解)療法や機械的血栓回収療法(MT)の実施率に加えて、どの程度ガイドラインに従った基準(病院到着から、閉塞した血管の再開通治療を開始するまでの時間など)を満たしたプロセスで行っているかという「プロセス指標」を集めています。そうした努力によって、この10年間で治療開始時間の短縮など、ガイドライン遵守率が可視化され、着実に急性期医療の質が向上しました。
集めたデータをどのような具体的行動につなげていくかが今後の課題です。プロジェクト開始の当初は、全体としては治療開始までの時間が短縮されたり、血栓回収の実数が上がったりしていましたが、依然として、地域によるばらつきがあり、最近はむしろ改善が「頭打ち」の傾向もみられます。それがなぜなのか、まだ明らかでありません。
データのミッシングリンク 「発症率」がわからないという課題
私たちが2010年から進めてきた、J-ASPECT Studyでは、現在約700の急性期病院からの脳卒中に関するDPC情報(入院患者さんの傷病名や治療行為に応じて、国で決められた各診断群に分類したもの。)を集め、脳卒中医療の可視化を行っています。急性期医療の底上げと可視化はこの10年でできたと思いますが、課題はまだたくさん残っています。一つは、集めたデータを具体的なアクションにつなげることです。ところが、決定的に不足しているデータがあります。日本全国で脳卒中を発症した人が何人いるかという「発症率」のデータがないのです。なぜかというと、そのデータを集めるためには膨大なお金がかかるからです。
たとえば、滋賀医科大学が行った脳卒中と心臓発作の登録事業「Shiga Stroke and Heart attack Registry」は、採録者が県内全ての病院を回って発症者数などを調査したものです。同じ方法を全国で行うのはほぼ不可能です。また、がんのように病理検査の診断で明確に診断し、「発症」を登録できるものと違い、脳卒中や心臓病は、何をもって「発症」とするかの定義も難しいのです。
発症率がわからなければ、全体の計画を立てるときにデータに基づいて目標を決める、対策の成否を判断するといったことが難しくなります。脳卒中の年齢調整死亡率(異なる集団や時点などを比較するために、基準となる年齢構成に合わせて年齢構成をそろえて計算した死亡率)は、長期で見るとかなり下がっています。ところが、予防の観点からは、生活習慣病のリスクについての目標は達成されていません。ということは、急性期医療がかなり良くなっていると考えられます。
途中の「発症」というポイントのデータがないため、その前段の予防がどの程度うまくいっているか、あるいは急性期の入り口と年齢調整死亡率の相関といった分析が難しくなるなどするのです。
さらに、回復期以降と再発重症化の予防に関して信頼できるデータがありません。ないもの、取れないものは仕方がないので、例えばあるモデル地域の取り組みがどう奏功したか、特定の枠組みの中で対策がどう機能したか、といったことを見ていく必要があると思います。
AI、データドリブンな対策で脳卒中治療はどう変わる?
これからの話に目を向けると、脳卒中医療の将来像としてAIによる予防・治療の個別化が進むと考えています。施設や施術者が不足しているような地域では、急性期の現場連携が必要です。初期の画像診断や臨床情報からAIが適切な治療を選択することで「この状態の患者さんならこの施設へ」と適切な搬送先を判断するといった、連携の個別化が可能になるでしょう。
生成AIは非常にホットな話題です。脳卒中患者の医療の質の問題を改善するには、さまざまなデータを集めて、解析し、患者さんにとって価値のある情報に変えていかなければなりません。今後、患者さんのアウトカム(治療によって得られる最終的な成果)、QOLなどについて、これまで収集が難しかったデータを電子カルテから自然に抽出して収集させることが非常に楽になるだろうと思います。
予防でも、どのような人にどの薬を使うと発症を防げるかといったことが、個別に診断できるようになるのではないでしょうか。国立循環器病研究センターでは、脳出血の増大予測やくも膜下出血の原因となる動脈瘤(どうみゃくりゅう)の破裂予測モデルを作っています。そうしたものも含めてプレシジョン・メディシン(精密医療)の方向に進んでいくと思います。
もう一つ、家系調査などゲノムの解析ができれば、がんのように、それによって患者さん一人ひとりにあった治療の反応性を予測できるようになるかもしれません。
発症の予測などについて最新のベイズ統計学を用いたシミュレーションをした研究もしています。この研究では、過去のデータと照らすと、かなり実測値と合致して精度が非常に高いことがわかっています。今後日本でも、目標設定やそれに対しての介入、その実際の効果がシミュレーションによる予測値と比較して良くなっているかといった「データ・ドリブンな対策(収集・分析した客観的な数値データに基づいて意思決定や施策を実行し、継続的に改善するアプローチ)」が行われる時代になっていくと考えています。
Stroke2026で目指すもの
日本の脳神経外科のマイクロサージャリーや脳血管内治療は、世界に冠たる技術力の高さがあると思っています。私たちが手にしている標準治療のガイドラインなどは、先人たちの汗と努力の結晶といってもいいものです。そうした歴史にしっかりと敬意を払い、次の世代につなげていかなければなりません。
会長あいさつで「過去には感謝を、現在には信頼を、未来には希望を」という、ドイツの教育学者、オットー・ボルノーの言葉を引用しました。私たちが育ててもらった環境への感謝を大切にし、過去10年間で積み重ねてきたことを出発点に据えて、次の段階・世代に科学的に継承していくという思いを込めています。AIなど私たちがようやく手にし始めたテクノロジーによって、今までできなかったことが今後10年間でさらにできるようになるかもしれません。過去10年で「データ」が集まり、「情報」という意味のある数字に変わりました。それをどうやってアクションにつなげ、多職種で実装していくかが次のフェーズになります。
今学会では試験的に、発表される膨大な知見をAIによって「インフォグラフィックス」として可視化し、即座にフィードバックする仕組みを実施する予定です。「聴き流して終わり」になりがちな従来の学術集会のあり方を根本から変えるポテンシャルを持っているのではないかと考えています。
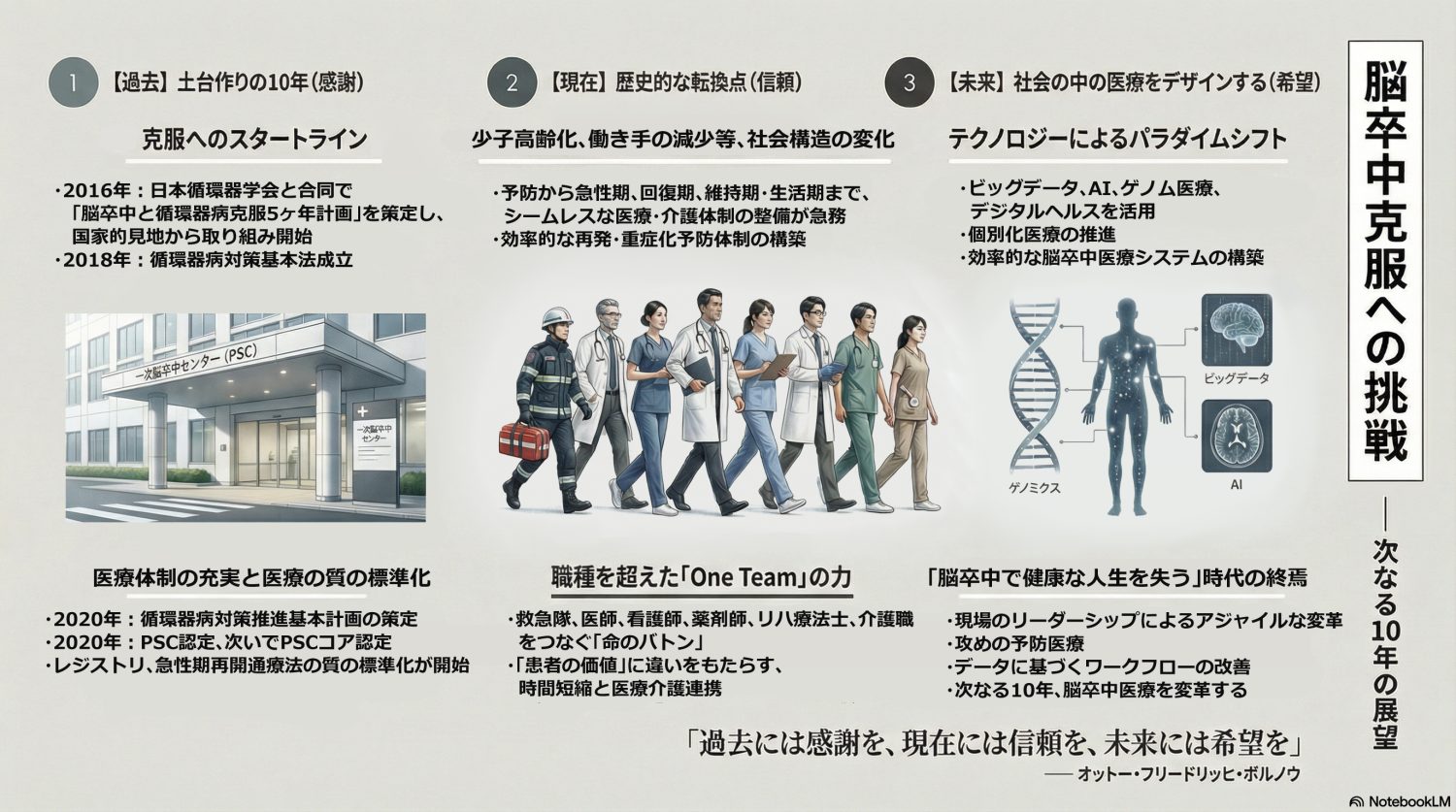
脳卒中は一人の“スタープレーヤー”が救えるような病気ではありません。職種の垣根を超え、科学的な根拠に基づいて「ワン・チーム」で治療に取り組むことが大切です。
「予防・啓発」「救護」「急性期」「回復期」「維持期・生活期」「再発・重症化予防」という脳卒中の六つのフェーズの中でシームレスにバトンをつなぎ、一人の患者さんを治し、支え、患者さんを支える家族も救うことが必要になります。さまざまな介入が今後、登場するでしょう。その中で一番大事なことは、医療の質全体を底上げすることによって患者さんのアウトカムやQOLが良くなっていくことです。
介入については、最前線の現場にいる多職種の人たちが改善のプランを立て、それを迅速に実行するというPDCA(計画、実行、評価、改善)サイクルを回しながら医療の質改善を図るということを繰り返しやっていくことが求められます。試行錯誤、失敗を恐れない文化を作り、現場の多職種の人たちがリーダーシップをとれることが、脳卒中の医療では非常に重要になってくると思っています。
次世代の若い人たちには、先人たちの遺産を正しく理解し、利活用しながら自分がリーダーシップをとり、多職種の人たちと手を携えて現場中心の発想で、脳卒中を含む循環器病対策による本当の価値を患者さんに届けてほしいと願っています。
















