寝たきり高齢者の圧迫骨折とは?原因や影響、予防と介護のポイントを解説

寝たきりの高齢の方に少なくない圧迫骨折は、わずかな衝撃や姿勢の変化でも起こることがあり、介護の現場では注意が必要な疾患です。骨がもろくなる骨粗しょう症や長期間の寝たきり生活によって、背骨(脊椎)が押しつぶされるように変形し、痛みや姿勢の崩れを引き起こします。放置すると、さらなる運動機能の低下や呼吸・消化機能への影響が出ることもあります。この記事は、寝たきり高齢の方の圧迫骨折の原因や身体への影響、そして再発予防や介護の際に気を付けたいポイントを解説します。

監修医師:
伊藤 規絵(医師)
目次 -INDEX-
寝たきり高齢者に多い圧迫骨折とは

骨粗しょう症などで弱くなった背骨が押しつぶされるように変形する骨折です。軽い衝撃でも起こり、強い痛みや姿勢の変化を伴うことがあります。
圧迫骨折の概要と起こりやすい部位
圧迫骨折は、骨粗しょう症などで骨が弱くなった高齢の方に少なくない背骨の骨折で、特に胸椎から腰椎にかけて起こりやすいです。背骨を構成する椎体が自分の体重やわずかな衝撃で押しつぶされるように変形し、背中や腰の痛みを生じます。寝たきり高齢の方は、ベッド上での体位変換や起き上がり動作、軽い転倒でも発症があり、気付かれないまま進行すると、猫背のような姿勢の悪化や身長低下を招きます。また、一度圧迫骨折を起こすと、別の椎体にも骨折を繰り返しやすく、寝たきり状態や要介護度の進行につながるおそれもあります。
参照:
『「脊椎椎体骨折」| 症状・病気をしらべる』(日本整形外科学会)
『寝たきり患者への骨粗鬆症治療の意義は?』(日本医事新報社)
高齢者に圧迫骨折が起こりやすい理由
加齢に伴い骨密度が低下し、骨粗しょう症によって骨がもろくなるためです。この状態は、若い方なら骨折しないような軽い転倒や尻もち、くしゃみや咳、ベッド上での起き上がり動作などのわずかな衝撃でも、背骨の椎体が押しつぶされるように変形してしまいます。また、高齢になると筋力やバランス能力も低下し、転倒そのものが増えやすいことも圧迫骨折を招く一因です。さらに、一度圧迫骨折を起こすと姿勢の変化や背骨への負担が偏り、別の椎体にも骨折を繰り返しやすくなると考えられています。
参照:『寝たきり患者への骨粗鬆症治療の意義は?』(日本医事新報社)
寝たきり高齢者が圧迫骨折を起こす主な原因
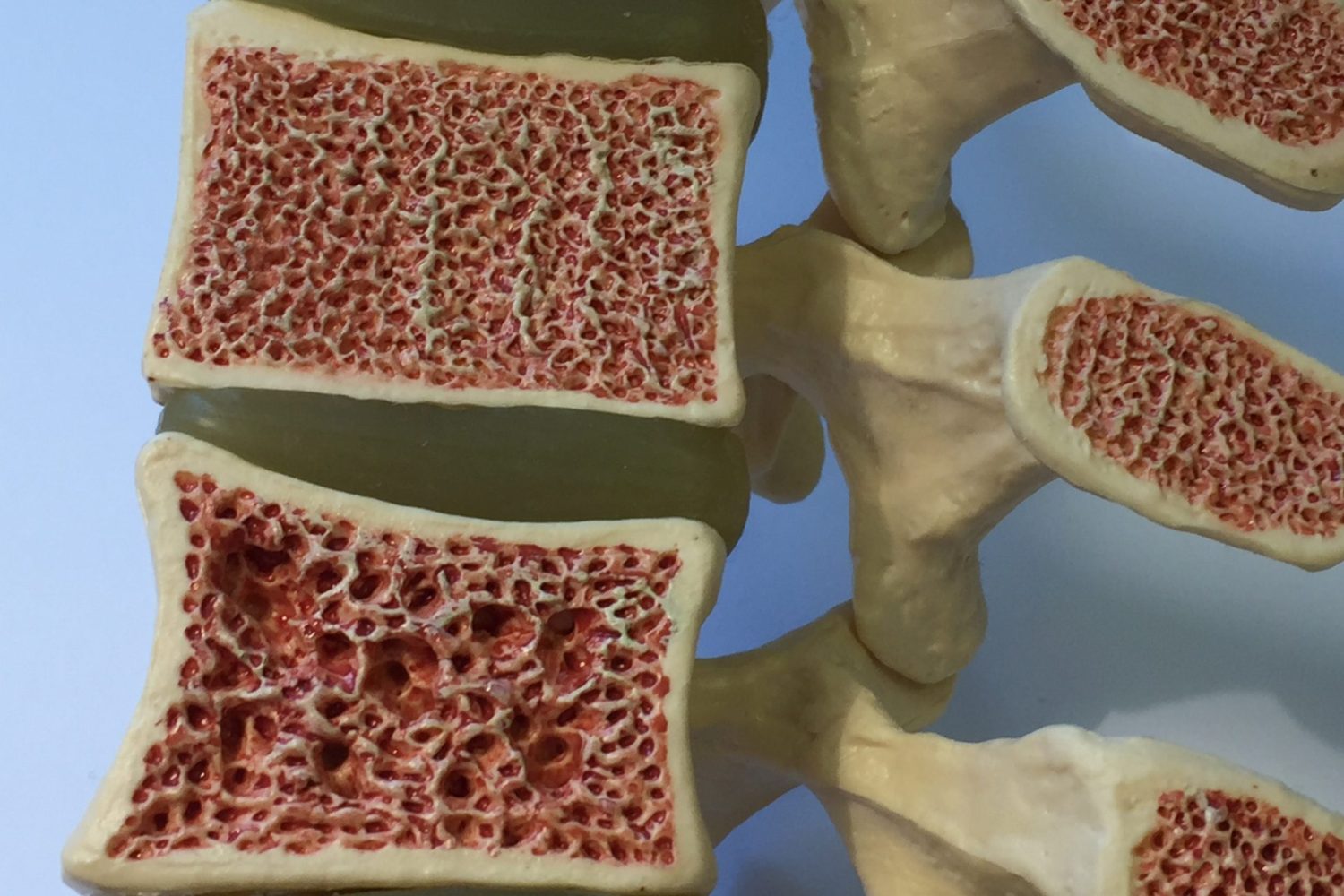
骨粗しょう症による骨の脆弱化に加え、体位変換や起き上がり、転倒などのわずかな外力が背骨に集中しやすいことです。
骨粗しょう症による骨の脆弱化
高齢になると骨密度が低下し、骨の内部構造がスカスカになってしまうため、少しの力でも背骨がつぶれやすいです。さらに、長期間寝たきり状態は、運動量の低下によって全身の骨密度を急激に低下させます。このような骨粗鬆症は不動性骨粗鬆症や廃用性骨粗鬆症といわれています。その結果、若い方なら問題にならない程度の体位変換やベッドからの起き上がり動作、わずかな転倒でも椎体が押しつぶされるように変形し、圧迫骨折を生じてしまいます。
参照:『骨粗鬆症 -転倒などによる骨折が寝たきり・要介護につながる- 』( 健康長寿ネット)
転倒や軽い衝撃による骨折
高齢の方は、骨粗しょう症によって骨がもろくなっているため、転倒や軽い衝撃でも背骨が折れやすいです。特に尻もちをつく、ベッドの端にどさっと腰かける、急に重い物を持ち上げる、くしゃみや咳をするなど、若い世代であれば骨折につながらないような日常的な動作でも、椎体に瞬間的な力が集中すると圧迫骨折を起こすことがあります。また、一度圧迫骨折を経験すると、背骨の変形や姿勢の前かがみが進み、重心が前方にずれて再び転倒しやすくなるため、さらに骨折を繰り返す骨折の連鎖に陥りやすい点にも注意が必要です。
日常動作や体位変換による負荷
寝たきり高齢の方は、日常の何気ない動きや体位変換が、背骨に大きな負担となりやすいです。骨粗しょう症で骨がもろくなっていると、自分の体重を支えるだけでも椎体に常に圧力がかかっており、ベッドの上で上体を起こす、横向きから仰向けに向きを変える、介助で抱き起こされるなどの日常のありふれた介護動作だけで、椎体が押しつぶされるように変形して圧迫骨折を起こすことがあります。これを介護骨折といいます。また、長時間同じ姿勢が続いた後に急に姿勢を変えると、一部の背骨に力が集中しやすく、痛みや骨折のリスクが高まります。そのため、介護の場面は、ゆっくりとした体位変換や複数人での介助、クッションなどを用いた体圧分散が重要です。
参照:
『インシデント報告・事故報告の公表について 』(伊賀市立上野総合市民病院)
『入院のご案内』(神戸平成病院)
圧迫骨折が寝たきり高齢者に与える影響

圧迫骨折は強い痛みで身体を動かしにくくし、さらに筋力低下や関節拘縮を進めて介護量を増やす原因です。また、姿勢の悪化や呼吸機能・食欲の低下などから、生活の質が大きく損なわれ、寝たきり状態が固定化しやすいです。
痛みや姿勢変化による生活の質の低下
圧迫骨折を起こすと、強い痛みのために寝返りや起き上がり、座位保持などの基本的な動きがつらくなり、活動量が大きく低下します。その結果、ベッド上で同じ姿勢が続き、背中が丸くなる(円背:えんぱい)・身長が低くなるなどの姿勢変化が進行し、服の着替えや洗面、排泄動作など日常生活の多くに制限がかかることで、生活の質が大きく損なわれてしまいます。
参照:『高齢者の圧迫骨折対策|症状から治療まで 』(もりぐち清水会病院)
呼吸や内臓機能への影響
圧迫骨折によって背骨の前方がつぶれると、背中が丸くなり胸郭が圧迫されるため、肺が十分に膨らまず呼吸が浅くなりやすいです。呼吸が浅い状態が続くと、少しの動作でも息切れしやすくなり、肺炎などの呼吸器合併症のリスクも高まります。また、前かがみ姿勢による胸郭・腹部の圧迫は、胃や腸などの内臓も圧迫し、食欲低下や食後の胃もたれ、便秘などの消化機能の低下を招き、栄養状態の悪化や全身の体力低下につながることが指摘されています。
参照:『高齢者の円背姿勢と呼吸機能の関係 』(CiNii Research)
介護負担や寝たきり状態の長期化
圧迫骨折が寝たきり高齢の方に起こると、強い痛みで起き上がりや立ち上がりが難しくなり、排泄や食事介助などあらゆる場面で介助量が増え、家族や介護者の身体的・精神的負担が大きいです。また、痛みを避けるために動かない期間が長引くと筋力低下や関節拘縮、廃用症候群が進行し、「動けない→ますます介護が必要→さらに活動量が減る」悪循環が生じ、寝たきり状態が固定化しやすいです。さらに、圧迫骨折前からすでに介護を受けていた高齢の方は、骨折後に要介護度が悪化するリスクが10倍程度に上ると報告されており、介護負担と寝たきり期間の長期化が大きな課題になっています。
参照:『高齢者のせぼねの骨折と介護リスク ビッグデータで関連性明らかに~もともと要介護の人、介護度上昇リスクがおよそ10倍』(群馬大学)
寝たきり高齢者の圧迫骨折の治療と対応
寝たきり高齢の方の圧迫骨折の治療は、安静とコルセットなどによる保存療法を基本としつつ、痛み止めや骨粗しょう症の治療薬で症状を和らげ、必要に応じてリハビリや低侵襲手術を検討します。
保存療法が中心となるケース
寝たきり高齢の方の圧迫骨折は、保存療法が選ばれることが少なくないのは、手術の負担や合併症のリスクが高いためです。全身の筋力や心肺機能が低下している方は、麻酔や手術そのものが大きな負担となり、肺炎や心不全、せん妄などを引き起こすおそれがあります。また、圧迫骨折の多くは時間の経過とともに骨が自然に癒合し、痛みも軽減していくことが少なくないため、安静や鎮痛薬、コルセットによる固定などで症状をコントロールしながら経過をみる方法が現実的です。
痛みのコントロールと安静管理
痛みが強いままだと、寝返りや起き上がりができず、さらに活動量が落ちて筋力低下や廃用症候群を招いてしまうため、適切な鎮痛薬(内服薬・貼付薬・一時的な注射薬など)を組み合わせて痛みを和らげていきます。また、骨折直後は無理な動きで変形や痛みが悪化しないよう、医師の指示に沿って安静度を調整し、必要に応じてコルセットや体位保持具(枕・クッション・ポジショニングピローなど)を用いて背骨への負担を減らします。痛みが落ち着いてきた段階で、少しずつ体位変換や座位練習を進めることで、安静による悪影響を抑えることが大切です。
参照:『高齢者の圧迫骨折対策|症状から治療まで 』(もりぐち清水会病院)
リハビリや体位管理の考え方
できるだけ安静にしつつ、できるだけ早く動くことを両立させるリハビリと体位管理が重要です。まず急性期は、痛みが強い姿勢を避け、背骨への負担が少ない姿勢を保つことが基本です。枕やクッションを用いて腰の反りを和らげ、同じ向きで寝続けないように、ゆっくりとした体位変換を定期的に行います。そのうえで、痛みが許す範囲から、ベッド上での関節可動域訓練や足首の運動、呼吸訓練などを少しずつ始め、筋力低下と拘縮を防ぎます。段階的に座位、立位、歩行へと進めていくことで、寝たきりの長期化を防ぎ、残された機能を活かすことが大切です。
参照:『高齢者の圧迫骨折対策|症状から治療まで 』(もりぐち清水会病院)
圧迫骨折を防ぐためにできる予防とケア

寝たきり高齢の方の圧迫骨折予防には、骨粗しょう症の治療と栄養管理、こまめな体位変換やリハビリによる筋力維持、転倒しにくい環境づくり、適切な介助動作と体位保持具の活用が大切です。
骨粗しょう症の治療と予防
骨の強化と転倒・骨折を防ぐことの両方の意識が大切です。治療は、ビスフォスフォネート製剤やデノスマブ、副甲状腺ホルモン製剤などの薬によって骨の新陳代謝を整え、骨密度の低下を抑えていきます。また、カルシウムやビタミンD・ビタミンKを意識した食事、日光浴や可能な範囲での筋力トレーニング・立位練習などにより、骨と筋力を保つことが重要です。
参照:『骨粗鬆症予防のための運動 -骨に刺激が加わる運動を』(厚生労働省)
安全性に配慮した体位変換と介助の工夫
寝たきり高齢の方の体位変換は、骨や皮膚を守りつつ、本人と介助者の双方の安全性の配慮が大切です。まず、「今から向きを変えますよ」などと声をかけ、不安を軽減しながらゆっくり行います。ベッドの高さを介助者の腰くらいに調整し、自分の腰を曲げすぎない姿勢で、からだに密着して支えることで、介助者の腰痛予防にもつながります。骨粗しょう症が強い方は、ねじる・引きずる動きは避け、肩と骨盤を同じ方向にそろえて回すようにして、局所に無理な力がかからないようにします。また、クッションや枕を背中・膝・かかとなどの下に挟み、体圧を分散させることで、背骨や皮膚への負担を減らし、安全性が高く安楽な姿勢を保てるよう工夫します。
参照:『体位交換の重要性とコツ ~仰臥位(仰向け)から側臥位(横向き)への体位交換~』(南東北春日リハビリテーション病院)
住環境や寝具の見直し
圧迫骨折を防ぐためには、住環境や寝具を転倒しにくく、起き上がりやすく、衝撃を和らげる方向に見直すことが大切です。ベッドは、高齢の方が足をついたときに膝が直角か少し伸びる程度の高さに調整し、必要に応じてサイドレールやベッドまわりの衝撃吸収マットを活用します。また、床には滑りやすいマットやコード類を置かず、夜間は足元灯やセンサーライトで見えやすさを確保します。寝具は、身体が沈み込みすぎないマットレスや体圧分散マットを選び、寝返りや起き上がり動作がしやすい硬さを意識します。布団の場合は下にマットレスを敷いて適度な高さを出すなど、安全性を高めた自力動作を助ける環境づくりが重要です。
参照:『介護ベッドの事故防止対策報告書』(独立行政法人 製品評価技術基盤機構(NITE))
医療機関を受診すべきタイミング

圧迫骨折が疑われる場合は、いつ受診するかがとても重要です。まず、「昨日までは平気だったのに急に腰や背中の強い痛みが出て、起き上がれない・座れない」などの急な痛みの変化がある場合です。特に転倒や尻もち、無理に身体をひねった・起こしたなどのきっかけがあったときは、早期に検査を受ける必要があります。また、「はっきりした転倒はないのに、数日〜数週間かけて腰痛が増している」「背中が急に丸くなった」「身長が急に縮んだ気がする」などの変化が見られるときも、いつの間にか起きる圧迫骨折の可能性があります。寝たきり高齢の方は痛みをうまく訴えられないことも少なくないため、表情の変化や身体を動かしたときのしかめ顔、介助のときだけ強く嫌がるなどのサインがあれば、早めに主治医や整形外科への相談が大切です。
まとめ

寝たきり高齢の方の圧迫骨折は、骨粗しょう症で弱くなった背骨が、転倒や日常のわずかな動きでも押しつぶされるように折れてしまう状態です。痛みによる活動量低下や姿勢の悪化は、呼吸・内臓機能の低下や要介護度の悪化を招き、寝たきり状態を長期化させます。そのため、骨粗しょう症の治療と栄養管理、転倒しにくい住環境づくり、無理のない体位変換とリハビリを組み合わせて予防・ケアを行うことが大切です。
参考文献
- 『「脊椎椎体骨折」| 症状・病気をしらべる』(日本整形外科学会)
- 『寝たきり患者への骨粗鬆症治療の意義は?』(日本医事新報社)
- 『骨粗鬆症 -転倒などによる骨折が寝たきり・要介護につながる- 』( 健康長寿ネット)
- 『インシデント報告・事故報告の公表について 』(伊賀市立上野総合市民病院)
- 『入院のご案内』(神戸平成病院)
- 『高齢者の圧迫骨折対策|症状から治療まで 』(もりぐち清水会病院)
- 『高齢者の円背姿勢と呼吸機能の関係 』(CiNii Research)
- 『高齢者のせぼねの骨折と介護リスク ビッグデータで関連性明らかに~もともと要介護の人、介護度上昇リスクがおよそ10倍』(群馬大学)
- 『骨粗鬆症予防のための運動 -骨に刺激が加わる運動を』(厚生労働省)
- 『体位交換の重要性とコツ ~仰臥位(仰向け)から側臥位(横向き)への体位交換~』(南東北春日リハビリテーション病院)