グレート義太夫「糖尿病」から腎不全に… 治療中断の代償と心筋梗塞で命の危機
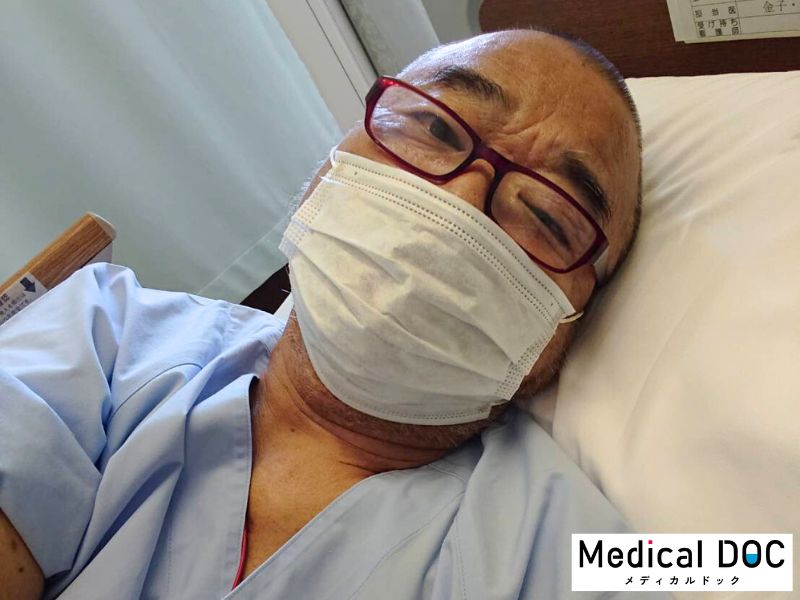
36歳で糖尿病と診断されたグレート義太夫さん。糖尿病と診断された後、痛みや辛さもなく、調子が良いから大丈夫、と自己判断で通院を中断した結果、腎不全を発症しました。現在は週3回、1回4時間の人工透析を受ける生活を送っています。さらに昨年は心筋梗塞で緊急手術も経験しました。もっと早く生活を正せば、透析を遅らせられたのではないか、と後悔の念を抱きながらも、前向きに病気と向き合う義太夫さんが今だからこそ伝えたいメッセージとは? 糖尿病の合併症、人工透析の実態、予防のために今日からできることを、水林竜一先生の解説とともにお届けします。
>【写真あり】グレート義太夫、透析中の姿を公開。今も続く壮絶闘病

グレート義太夫(お笑い芸人)
1958年 東京都出身。1983年にビートたけし氏に弟子入り。「オレたちひょうきん族」をはじめ、たけし軍団としてバラエティ番組で活躍。また、ミュージシャンとしても活躍した。1995年 糖尿病の診断を受け、やがて糖尿病性腎症を発症。 2007年透析治療を開始。現在は、透析治療を受けながら芸能活動を続けている。

水林竜一(日本糖尿病学会認定専門医)
日本糖尿病学会認定専門医、日本内科学会認定総合内科専門医。 国立富山医科薬科大学医学部(現・富山大学医学部)卒業、名古屋大学第三内科に入局、愛知厚生連海南病院内科、名古屋大学医学部附属病院第三内科、市立四日市病院内分泌内科。現在は医療法人糖クリ四日市糖尿病クリニック理事長。糖尿病患者に寄り添った診療に励んでいる。
 水林先生
水林先生
糖尿病と診断された後の生活について教えていただけますか?
![]() 義太夫さん
義太夫さん
正直に言うと、当時の自分は糖尿病を甘く見ていました。痛みや辛さのようなものが乏しいので、良くなった気がすると自己判断で通院やインスリン注射を中断した時期がありました。いま振り返ると、継続を怠ったことが最大の反省点です。
 水林先生
水林先生
糖尿病は症状が出にくいため、治療を中断してしまう方は少なくありません。しかし、自覚症状がなくても体の中では着実に合併症が進行しています。義太夫さんの場合、腎不全はどのような経緯で発覚したのですか?
![]() 義太夫さん
義太夫さん
仕事中に意識を失って、救急搬送されました。病院で検査を受けたところ、腎機能の指標であるクレアチニンの値が11mg/dL台まで悪化していて、糖尿病性腎症による腎不全と判明しました。そのまま脚の付け根の太い血管にカテーテルを入れて、緊急で人工透析が開始となりました。
 水林先生
水林先生
クレアチニン11mg/dLというのは、正常値(約1.0mg/dL前後)の10倍以上です。かなり進行している状態ですね。その時の心境はいかがでしたか?
![]() 義太夫さん
義太夫さん
もっと早く生活を正せば、透析を遅らせられたのではないか、という後悔でいっぱいでした。医師から「努力で時間は稼げる」と言われて、胸に刺さりました。生活習慣の改善や受診を続けることで合併症の進行は抑えられたはずだと実感しています。
 水林先生
水林先生
糖尿病の合併症は大きく二つに分けられます。一つは三大合併症と呼ばれる神経障害・網膜症・腎症です。これらは細い血管が傷む、細小血管障害によって起こります。二つ目は心筋梗塞・脳梗塞・下肢動脈閉塞などの動脈硬化性疾患で、太い血管の障害です。
![]() 義太夫さん
義太夫さん
三大合併症について詳しく教えていただけますか?
 水林先生
水林先生
神経障害は、手足のしびれや痛み、感覚が鈍くなります。網膜症は目の網膜の血管が傷み、視力低下や失明につながることもあります。腎症は、腎臓の機能が徐々に低下し、体の中の老廃物が排出されにくくなり、最終的には人工透析が必要になります。
![]() 義太夫さん
義太夫さん
腎症の初期に自覚症状はありますか?
 水林先生
水林先生
人工透析が必要になる直前まで症状が乏しいことが特徴です。だからこそ、血液検査でクレアチニンやeGFRという腎臓の機能を算出し尿蛋白(またはアルブミン量)を測定し腎症の進行具合を評価します。
![]() 義太夫さん
義太夫さん
腎症が進行してくるとどのような症状が出るのでしょうか?
 水林先生
水林先生
だるさ・むくみ・食欲低下などが出てきますが、その段階ではすでに、進行をどう遅らせるか、という局面になっています。無症状の時期に見つけることが重要で、そのためには定期検査が欠かせません。
![]() 義太夫さん
義太夫さん
人工透析について教えていただけますか?
 水林先生
水林先生
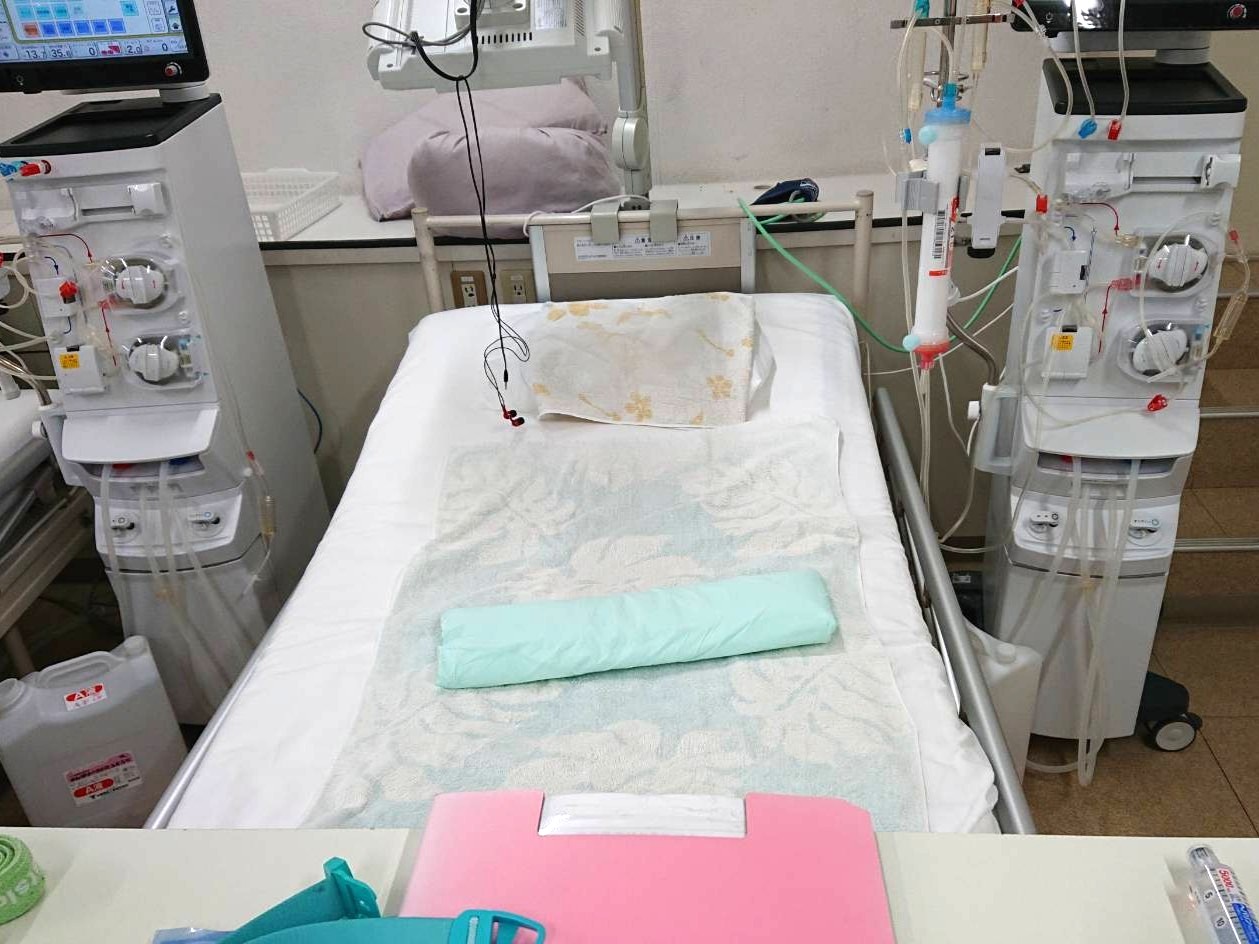
人工透析は腎臓の代わりに老廃物と余分な水分を除去する治療です。主な方法は血液透析と腹膜透析の2つがあります。血液透析は施設で週3回、1回数時間かけて機械で血液をろ過します。一方、腹膜透析は家庭で自分で腹腔内へ透析液を入れて回収作業をすることです。毎日行う必要がありますが、自宅でできるというメリットがあります。
![]() 義太夫さん
義太夫さん
私の場合、人工透析に必要なシャントを手術でつくりましたが、血管が詰まりやすい体質のようで、1本目は3カ月で詰まってしまいました。2本目も長持ちせず、現在は右腕の2本目を使っています。これが使えなくなると人工血管に置き換える必要があり、感染症のリスクもあるようで不安です。
 水林先生
水林先生
シャントの管理は透析患者さんにとって非常に重要です。人工透析では機械を使用し、大量の血液を短時間で交換します。通常の静脈では流量が不足するため、動脈と太い静脈を手術で繋いだもの(シャント)が必要となります。これにより、透析に必要な大量の血液を引くことができます。
![]() 義太夫さん
義太夫さん
どのような管理が必要になるのでしょうか?
 水林先生
水林先生
シャントは日々触診で拍動を確認することが重要です。感染予防や圧迫を避けることも大切です。人工透析を必要とする生活で感じることはありますか?
![]() 義太夫さん
義太夫さん
年齢とともに疲れやすさが増したことを感じます。導入当初は30代だったので、透析終了後すぐ動けましたが、いまは休憩が必要な日もあります。一方で、透析中のベッド上の時間はネタ作りに充てるなど前向きに捉えるように工夫しています。シャントの自己管理も毎日欠かしません。
 水林先生
水林先生
素晴らしい心がけですね。前向きな姿勢は治療を続ける上でとても大切です。昨年、心筋梗塞も経験されたとうかがいました。
![]() 義太夫さん
義太夫さん
はい。透析中に上の血圧が70台へ低下して緊急搬送されました。そこで、太ももの静脈の血管を用いた冠動脈バイパス術を受けることになりました。
 水林先生
水林先生
術後の経過はいかがでしたか?
![]() 義太夫さん
義太夫さん
ICUから一般病棟へ移る際に不整脈が出て、再びICUに戻りました。40日間臥床していたので筋肉は激減して、回復することの大変さを痛感しました。現在もリハビリを続けています。
 水林先生
水林先生
透析患者さんは心筋梗塞や脳梗塞などの血管に関連する疾患のリスクが高くなります。そのため、血圧・脂質・血糖・体液量の総合的な管理が必要です。また、腎機能の低下は骨の代謝異常を引き起こし、骨粗しょう症や骨折の危険性も増加します。
![]() 義太夫さん
義太夫さん
改めて、糖尿病は本当に恐ろしい病気であることを再認識させられました。
 水林先生
水林先生
その通りです。現在、生活で意識している点を教えてください。
![]() 義太夫さん
義太夫さん
食生活から見直すことが大事だと実感し、現在、総摂取カロリーは1日2000kcalを上限に調整し、昼はしっかり食べて、朝夕で微調整しています。清涼飲料と間食を控えることで、透析間の体重増加も抑えられています。
 水林先生
水林先生
大切な心がけです。食事管理は糖尿病治療の基本であり、透析患者さんにとっても非常に重要です。糖尿病医療は大きく進歩しており、早期発見・早期介入で寛解、つまり薬を使わずに血糖値を正常に保てる状態を目指せる時代になっています。
![]() 義太夫さん
義太夫さん
具体的な予防方法、早期発見の方法について教えてください。
 水林先生
水林先生
健診で血糖・HbA1c・尿などの所見を定期的に確認し、異常があれば受診して、わからないことがあれば医師に相談しながら治療を継続することが大切です。さらに、バランスの取れた食事と、ウォーキングなど続けられる運動を継続し、太らないことが最も重要です。適切な管理を続ければ、健康な人と変わらない生活を送ることができます。
![]() 義太夫さん
義太夫さん
小さなことの積み重ねが大切なのですね。糖尿病は付き合っていく病気であると実感しています。私の経験が、皆さんの健康管理に少しでも役立てばうれしいと思っています。
目次 -INDEX-
編集後記
痛みがないからと通院を中断し、結果として腎不全に至った義太夫さん。継続を怠ったことが最大の反省点と語る姿からは、同じ思いをする人を一人でも減らしたいという強い願いが感じられます。糖尿病は、早期発見・早期治療によって寛解を目指せる時代です。検査を先延ばしにせず、治療を続けることの大切さを改めて実感しました。小さなことの積み重ねが未来の健康を守る第一歩となります。本稿が読者の皆様にとって、糖尿病と向き合うきっかけとなりましたら幸いです。










